Come usare FIASP
Tradotto con IA
Questa pagina fornisce informazioni generali e non sostituisce la consultazione di un medico. Consulta sempre un medico prima di assumere qualsiasi medicinale. Rivolgiti ai servizi di emergenza se i sintomi sono gravi.
Mostra originaleContenuto del foglietto illustrativo
- Fiasp 100 unità/mL FlexTouch soluzione iniettabile in penna preriempita
- Fiasp 100 unità/mL Penfill soluzione iniettabile in cartuccia
- Fiasp 100 unità/mL soluzione iniettabile in flaconcino
- Fiasp 100 unità/mL PumpCart soluzione iniettabile in cartuccia
- Cos’è Fiasp e a cosa serve
- Cosa deve sapere prima di usare Fiasp
- Come usare Fiasp
- Possibili effetti indesiderati
- Come conservare Fiasp
- Contenuto della confezione e altre informazioni
- Inserimento di una nuova cartuccia Fiasp PumpCart all’interno del microinfusore
- Rimozione di una cartuccia Fiasp PumpCart vuota dal microinfusore
Fiasp 100 unità/mL FlexTouch soluzione iniettabile in penna preriempita
insulina aspart
Legga attentamente questo foglio prima di usare questo medicinale perché contiene importanti
informazioni per lei.
- Conservi questo foglio. Potrebbe aver bisogno di leggerlo di nuovo.
- Se ha qualsiasi dubbio, si rivolga al medico, al farmacista o all’infermiere.
- Questo medicinale è stato prescritto soltanto per lei. Non lo dia ad altre persone, anche se i sintomi della malattia sono uguali ai suoi, perché potrebbe essere pericoloso.
- Se si manifesta un qualsiasi effetto indesiderato, compresi quelli non elencati in questo foglio, si rivolga al medico, al farmacista o all’infermiere. Vedere paragrafo 4.
Contenuto di questo foglio
- 1. Cos’è Fiasp e a cosa serve
- 2. Cosa deve sapere prima di usare Fiasp
- 3. Come usare Fiasp
- 4. Possibili effetti indesiderati
- 5. Come conservare Fiasp
- 6. Contenuto della confezione e altre informazioni
1. Cos’è Fiasp e a cosa serve
Fiasp è un’insulina prandiale con un effetto rapido di riduzione dello zucchero nel sangue. Fiasp è una
soluzione iniettabile contenente insulina aspart ed è usato per trattare il diabete mellito negli adulti,
adolescenti e bambini di età pari o superiore a 1 anno. Il diabete è una malattia per cui il corpo non
produce insulina sufficiente per il controllo del livello di zucchero nel sangue. Il trattamento con Fiasp
aiuta a prevenire le complicanze del diabete.
Fiasp deve essere iniettato fino a 2 minuti prima dell’inizio del pasto, con la possibilità di iniettarlo
fino a 20 minuti dopo l’inizio del pasto.
L’effetto massimo del medicinale si avrà tra 1 e 3 ore dopo l’iniezione e l’effetto durerà per 3-5 ore.
Questo medicinale normalmente deve essere usato in associazione a preparati insulinici ad azione
intermedia o prolungata.
2. Cosa deve sapere prima di usare Fiasp
Non usi Fiasp
- se è allergico all’insulina aspart o ad uno qualsiasi degli altri componenti di questo medicinale (elencati al paragrafo 6).
Avvertenze e precauzioni
Si rivolga al medico, al farmacista o all’infermiere prima di usare Fiasp. Faccia particolare attenzione
a:
- Basso livello di zucchero nel sangue (ipoglicemia) - se il livello di zucchero nel sangue è troppo basso, segua le indicazioni per la glicemia bassa nel paragrafo 4 ‘Possibili effetti indesiderati’. Fiasp inizia a ridurre lo zucchero nel sangue più velocemente rispetto ad altre insuline prandiali. L’eventuale ipoglicemia può manifestarsi più precocemente dopo un’iniezione di Fiasp.
- Alto livello di zucchero nel sangue (iperglicemia) - se il livello di zucchero nel sangue è troppo alto, segua le indicazioni per la glicemia alta nel paragrafo 4 ‘Possibili effetti indesiderati’.
- Trasferimento da altri medicinali insulinici - il medico potrebbe aver bisogno di consigliarla sulla dose di insulina.
- Se il suo trattamento insulinico è in combinazione con pioglitazone (medicinale antidiabetico orale usato per trattare il diabete di tipo 2) - Informi il medico il prima possibile se manifesta segni di insufficienza cardiaca come insolita mancanza di respiro o rapido aumento di peso o gonfiore localizzato causato da ritenzione di liquidi (edema).
- Disturbo agli occhi - il miglioramento rapido nel controllo della glicemia può portare ad un temporaneo peggioramento dei disturbi oculari come la retinopatia diabetica.
- Dolore dovuto a danno di un nervo - se il suo livello di zucchero nel sangue migliora molto rapidamente, può manifestare dolore legato ai nervi, che generalmente è temporaneo.
- Gonfiore intorno alle articolazioni - all’inizio dell’uso del medicinale, l’organismo può ritenere più acqua di quanto dovrebbe. Questo effetto causa gonfiore intorno alle caviglie e ad altre articolazioni. In genere dura solo poco tempo.
- Si assicuri di utilizzare il giusto tipo di insulina: controlli sempre l'etichetta dell'insulina prima di ogni iniezione per evitare scambi accidentali tra i prodotti insulinici.
- Il trattamento con insulina può indurre l'organismo a produrre anticorpi contro l'insulina (sostanze che agiscono contro l'insulina). Tuttavia, solo molto raramente, ciò richiederà una modifica della dose di insulina.
Se ha problemi di vista, vedere il paragrafo 3 ‘Come usare Fiasp’.
Alcune condizioni e attività possono influire sul fabbisogno di insulina. Si rivolga al medico:
- se ha problemi ai reni, al fegato o alle ghiandole surrenali, ipofisaria o tiroidea
- se fa più attività fisica del solito o se desidera cambiare la sua alimentazione abituale, perché ciò può influire sul suo livello di zucchero nel sangue
- se si ammala, continui a usare l’insulina e si rivolga al medico.
- Se si sta andando all'estero, viaggiare attraverso fusi orari diversi può influenzare il fabbisogno di insulina e la tempistica delle iniezioni.
Quando si utilizza Fiasp, si raccomanda vivamente di registrare il nome e il numero di lotto di
ciascuna confezione al fine di mantenere un registro dei lotti utilizzati.
Cambiamenti della pelle nel sito di iniezione
Il sito di iniezione deve essere ruotato per aiutare a prevenire cambiamenti nel tessuto adiposo sotto la
pelle, come ispessimento della pelle, assottigliamento della pelle o la comparsa di noduli sotto la pelle.
L'insulina potrebbe non funzionare molto bene se esegue l’iniezione in un'area con noduli, in un’area
assottigliata o in un’area ispessita (vedere paragrafo 3 ‘Come usare Fiasp’). Informi il medico se nota
cambiamenti della pelle nel sito di iniezione. Se attualmente esegue l’iniezione in una di queste aree
interessate, si rivolga al medico prima di iniziare a praticare l’iniezione in un’altra area. Il medico
potrebbe invitarla a controllare più attentamente la glicemia e a regolare la dose di insulina o degli altri
medicinali antidiabetici.
Bambini e adolescenti
Questo medicinale non è raccomandato per l’uso nei bambini di età inferiore a 1 anno.
Altri medicinali e Fiasp
Informi il medico o il farmacista se sta usando, ha recentemente usato o potrebbe usare qualsiasi altro
medicinale. Alcuni medicinali influenzano il livello di zucchero nel sangue; questo può significare la
necessità di un cambiamento della dose di insulina.
Di seguito sono elencati i medicinali più comuni che possono influire sul trattamento insulinico.
Il livello di zucchero nel sangue può abbassarsi (ipoglicemia), se usa:
- altri medicinali per il diabete (orali e iniettabili)
- antibiotici sulfamidici (usati per trattare le infezioni)
- steroidi anabolizzanti (ad esempio il testosterone)
- beta-bloccanti (usati per trattare per la pressione sanguigna alta o l’angina)
- salicilati (usati per alleviare il dolore e abbassare la febbre)
- inibitori delle monoaminossidasi (IMAO) (usati per trattare la depressione)
- inibitori dell’enzima convertitore dell’angiotensina (ACE) (per alcune patologie cardiache o per pressione sanguigna alta)
Il livello di zucchero nel sangue può aumentare (iperglicemia), se usa:
- danazolo (medicinale che agisce sull'ovulazione)
- contraccettivi orali (pillole per il controllo delle nascite)
- ormoni tiroidei (per i problemi della tiroide)
- ormone della crescita (per il deficit di ormone della crescita)
- glucocorticoidi (come il ‘cortisone’ - per l’infiammazione)
- simpaticomimetici (come epinefrina (adrenalina), salbutamolo, terbutalina - per l’asma)
- tiazidi (per la pressione sanguigna alta o l’eccessiva ritenzione idrica).
Octreotide e lanreotide - usati per il trattamento di una malattia rara caratterizzata da un’eccessiva
produzione di ormone della crescita (acromegalia). Possono aumentare o diminuire il suo livello di
zucchero nel sangue.
Se una qualsiasi di queste situazioni la riguarda (o se non ne è sicuro), si rivolga al medico o al
farmacista.
Fiasp con alcol
Se assume alcol, il fabbisogno di insulina può cambiare poiché il livello di zucchero nel sangue può
aumentare o diminuire. Deve pertanto controllare il livello di zucchero nel sangue con frequenza
maggiore a quella abituale.
Gravidanza e allattamento
Se è in corso una gravidanza, se sospetta o sta pianificando una gravidanza o se sta allattando con latte
materno chieda consiglio al medico prima di usare questo medicinale. Questo medicinale può essere
usato durante la gravidanza, anche se può essere necessario aggiustare la sua dose di insulina durante
la gravidanza e dopo il parto. La quantità di insulina di cui hai bisogno di solito diminuisce durante i
primi 3 mesi di gravidanza e aumenta per i restanti 6 mesi.
Durante la gravidanza è necessario controllare accuratamente il diabete ed è particolarmente
importante per la salute del bambino prevenire il livello di zucchero nel sangue troppo basso
(ipoglicemia). Dopo aver avuto il bambino, il fabbisogno di insulina tornerà probabilmente a quanto
aveva bisogno prima della gravidanza.
Non ci sono restrizioni al trattamento con Fiasp durante l’allattamento.
Guida di veicoli e utilizzo di macchinari
Un livello di zucchero nel sangue troppo basso può influire sulla capacità di guidare o utilizzare
utensili o macchinari. Se il livello di zucchero nel sangue è troppo basso, la capacità di concentrazione
o di reazione può essere condizionata. Ciò può mettere in pericolo se stesso o gli altri. Chieda al
medico se può guidare se:
- il livello di zucchero nel sangue diventa spesso troppo basso
- ha difficoltà a riconoscere i segni di un livello di zucchero nel sangue troppo basso.
Informazioni importanti su alcuni ingredienti di Fiasp
Questo medicinale contiene meno di 1 mmol di sodio (23 mg) per dose, cioè è essenzialmente ‘senza
sodio’.
3. Come usare Fiasp
Usi questo medicinale seguendo sempre esattamente le istruzioni del medico. Se ha dubbi consulti il
medico o il farmacista.
Se è non vedente o ha gravi problemi alla vista e non può leggere il contatore della dose, non usi
questa penna senza aiuto. Si faccia aiutare da una persona con una buona vista, che è addestrata ad
usare la penna preriempita FlexTouch.
La penna preriempita può erogare in una iniezione una dose da 1 a 80 unità con incrementi di 1 unità.
Quando usare Fiasp
Fiasp è un’insulina prandiale.
Adulti: Fiasp deve essere iniettato subito prima (0-2 minuti) dell’inizio del pasto, con la possibilità di
iniettarlo fino a 20 minuti dopo l’inizio del pasto.
Bambini: Fiasp deve essere iniettato subito prima (0-2 minuti) dell'inizio del pasto, con la possibilità di
iniettare fino a 20 minuti dopo l'inizio del pasto, quando vi è incertezza che il bambino mangerà.
Chieda consiglio al medico in queste situazioni.
L’effetto massimo del medicinale si avrà tra 1 e 3 ore dopo l’iniezione e l’effetto durerà per 3-5 ore.
Dose di Fiasp
Dose per il diabete tipo 1 e tipo 2
Il medico deciderà insieme a lei:
- di quanto Fiasp avrà bisogno a ogni pasto
- quando controllare il livello di zucchero nel sangue e se è necessaria una dose più alta o più bassa.
Se desidera cambiare la sua alimentazione abituale, chieda prima consiglio al medico, al farmacista o
all’infermiere perché un cambiamento dell’alimentazione può alterare il fabbisogno insulinico.
Quando usa Fiasp con altri medicinali, chieda al medico se il trattamento deve essere modificato.
Aggiustamento della dose per il diabete tipo 2
La dose giornaliera deve essere basata sul livello di zucchero nel sangue ai pasti e al momento di
coricarsi del giorno prima.
- Prima di colazione - la dose deve essere aggiustata in funzione del livello di zucchero del sangue precedente al pranzo del giorno prima.
- Prima di pranzo - la dose deve essere aggiustata in funzione del livello di zucchero del sangue precedente alla cena del giorno prima.
- Prima di cena - la dose deve essere aggiustata in funzione del livello di zucchero del sangue al momento di coricarsi del giorno prima.
Uso nei pazienti anziani (65 anni o oltre)
Questo medicinale può essere usato nei pazienti anziani. Parli con il medico dei cambiamenti della
dose.
Se ha problemi ai reni o al fegato
Se ha problemi ai reni o al fegato può dover controllare più frequentemente il livello di zucchero nel
sangue. Parli con il medico dei cambiamenti della dose.
| Tabella 1 Aggiustamento della dose | ||
| a Livello di zucchero nel sangue ai pasti o al momento di coricarsi | Aggiustamento della dose | |
| i mmol/L | mg/dL | |
| z meno di 4 | meno di 71 | Ridurre la dose di 1 unità |
| n 4-6 | 71-108 | Nessun aggiustamento della dose |
| più di 6 | più di 108 | Aumentare la dose di 1 unità |
Iniezione di Fiasp
Questo medicinale è adatto solo per iniezione sotto la pelle (iniezione sottocutanea).
Prima di usare Fiasp per la prima volta, il medico o l’infermiere le devono mostrare come usare la
penna preriempita. Parli con il medico se deve iniettarsi l’insulina con altra modalità.
Dove iniettare
- Le migliori zone per praticarsi l’iniezione sono la parte anteriore della vita (addome) o le parti superiori delle braccia.
- Non inietti il medicinale in una vena o in un muscolo.
- Vari ogni giorno il punto all’interno dell’area in cui pratica l’iniezione per ridurre il rischio di sviluppo di alterazioni sotto la pelle (vedere paragrafo 4).
Non usi Fiasp
- se la penna è danneggiata o se non è stata conservata correttamente (vedere paragrafo 5 ‘Come conservare Fiasp’).
- se l’insulina non appare limpida (ad esempio è opaca) e incolore.
Istruzioni dettagliate sull’uso della penna FlexTouch sono riportate sul retro di questo foglio.
Se usa più Fiasp di quanto deve
Se usa troppa insulina il livello di zucchero nel sangue può abbassarsi troppo (ipoglicemia), vedere i
consigli nel paragrafo 4 in ‘Livello di zucchero nel sangue troppo basso’.
Se dimentica di usare Fiasp
Se dimentica di usare l’insulina, il livello di zucchero nel sangue può aumentare troppo (iperglicemia).
Vedere paragrafo 4 in ‘Livello di zucchero nel sangue troppo alto’.
Tre semplici accorgimenti che possono aiutare ad evitare che il livello di zucchero nel sangue sia
troppo basso o troppo alto, sono:
- Portare sempre con sé una penna di scorta nel caso in cui la penna venga persa o danneggiata.
- Portare sempre con sé qualcosa che mostri che si ha il diabete.
- Portare sempre con sé prodotti contenenti zucchero. Vedere paragrafo 4 in ‘Cosa fare se il livello di zucchero nel sangue è troppo basso’.
Se interrompe il trattamento con Fiasp
Non interrompa il trattamento con l’insulina senza averne parlato al medico. Se interrompe l’uso di
insulina possono svilupparsi un livello di zucchero nel sangue molto alto (iperglicemia grave) e
chetoacidosi (una condizione caratterizzata da troppo acido nel sangue, che può mettere in pericolo di
vita). Vedere sintomi e consigli nel paragrafo 4 in ‘Livello di zucchero nel sangue troppo alto’.
4. Possibili effetti indesiderati
Come tutti i medicinali, questo medicinale può causare effetti indesiderati sebbene non tutte le persone
li manifestino.
Un livello di zucchero nel sangue troppo basso (ipoglicemia)è molto comune con il trattamento
insulinico (può interessare più di 1 persona su 10). Può diventare molto grave. Se il livello di zucchero
nel sangue si abbassa molto può perdere conoscenza. L’ipoglicemia grave può causare danni al
cervello e mettere in pericolo di vita. Se avverte i sintomi di un basso livello di zucchero nel sangue,
intervenga immediatamenteper aumentarlo. Vedere i consigli nel paragrafo ‘Livello di zucchero nel
sangue troppo basso’ sotto riportato.
Se manifesta una grave reazione allergica(incluso uno shock anafilattico) all’insulina o ad uno
qualsiasi degli ingredienti di Fiasp (la frequenza con cui ciò si verifica non è nota), interrompa l’uso di
questo medicinale e si rivolga immediatamente al pronto soccorso.
I segni di una reazione allergica grave possono includere:
- le reazioni localizzate (eruzioni cutanee, arrossamenti e prurito) si diffondono ad altre parti dell’organismo
- improvvisamente avverte uno stato di malessere e comincia a sudare
- comincia a sentirsi male (vomito)
- ha difficoltà respiratorie
- il battito cardiaco è accelerato o avverte capogiro.
Possono verificarsi reazioni allergichecome eruzione cutanea generalizzata e gonfiore del viso.
Queste sono non comuni e possono interessare fino a 1 persona su 100. Contatti un medico se i
sintomi peggiorano o non vede miglioramenti in poche settimane.
Cambiamenti della pelle nel sito di iniezione:Se inietta l’insulina nello stesso punto, il tessuto
adiposo può assottigliarsi (lipoatrofia) o ispessirsi (lipoipertrofia) (questi sono effetti non comuni e
possono interessare meno di 1 persona su 100). I noduli sotto la pelle possono essere causati anche
dall’accumulo di una proteina denominata amiloide (amiloidosi cutanea; la frequenza con cui si
verifica non è nota). L’insulina potrebbe non funzionare bene come dovrebbe se esegue l’iniezione in
un’area con noduli, in un’area assottigliata o in un’area ispessita. Cambi il sito di iniezione a ogni
iniezione per prevenire questi cambiamenti della pelle.
Altri effetti indesiderati includono:
Comuni(possono interessare fino a 1 persona su 10)
Reazione nel sito di somministrazione: possono verificarsi reazioni localizzate nel punto in cui si
pratica l’iniezione. I segni possono includere: eruzione cutanea, arrossamento, infiammazione, livido,
irritazione, dolore e prurito. Le reazioni di solito scompaiono entro pochi giorni.
Reazioni cutanee: possono comparire segni di allergia sulla pelle, quali eczema, eruzione cutanea,
prurito, orticaria e dermatite.
Effetti generali del trattamento insulinico incluso Fiasp
- Livello di zucchero nel sangue troppo basso (ipoglicemia)(molto comune)
Il livello di zucchero nel sangue può diventare troppo basso se:
Beve alcool; usa troppa insulina; fa più attività fisica del solito; mangia troppo poco o salta un pasto.
Segni premonitori di un livello di zucchero nel sangue troppo basso, che possono verificarsi
all’improvviso:
mal di testa; linguaggio confuso; battito cardiaco accelerato; sudorazione fredda; pelle fredda e
pallida; sensazione di malessere; molta fame; tremore oppure sentirsi nervoso o preoccupato;
stanchezza debolezza e sonnolenza inusuali; stato confusionale; difficoltà di concentrazione; disturbi
visivi.
temporanei.
Cosa fare se il livello di zucchero nel sangue è troppo basso
- Se è coscente, tratti il basso livello di zucchero nel sangue immediatamente con 15-20 g di carboidrati ad azione rapida: mangi zollette di zucchero o uno spuntino ad alto contenuto di zucchero, come succo di frutta, caramelle o biscotti (porti sempre con sé zollette di zucchero o uno spuntino ad alto contenuto di zucchero).
- Si raccomanda di misurare i livelli di zucchero nel sangue dopo 15-20 minuti e trattare ancora se i livelli di zucchero nel sangue sono ancora meno di 4 mmol/L.
- Attenda che i segni del livello di zucchero nel sangue troppo basso siano scomparsi o che il livello di zucchero nel sangue si sia stabilizzato, quindi continui il trattamento insulinico come al solito.
Cosa devono fare gli altri se lei sviene
Dica a tutte le persone con cui trascorre del tempo che è diabetico e quali possono essere le
conseguenze, compreso il rischio di svenimento a causa di un livello di zucchero nel sangue troppo
basso.
Spieghi loro che, nel caso in cui dovesse svenire, devono:
- girarla su un fianco per evitare il soffocamento
- richiedere l’immediato intervento di un medico
- nonle devono somministrare cibo o bevande poiché questi possono soffocarla.
Può riprendere conoscenza più velocemente con un’iniezione di glucagone, che deve essere effettuata
solo da qualcuno che sa come usarlo.
- Se le viene somministrato glucagone avrà bisogno di zucchero o di uno spuntino dolce appena riprende conoscenza.
- Se non risponde all’iniezione di glucagone, dovrà essere trasportato in ospedale.
Se una ipoglicemia grave non viene trattata nel tempo, può causare un danno cerebrale, temporaneo o
duraturo, e può anche causare la morte.
Si rivolga al medico se:
- il livello di zucchero nel sangue è diventato così basso da farla svenire
- le è stata somministrata un’iniezione di glucagone
- recentemente ha avuto più episodi di livello di zucchero nel sangue troppo basso. Può essere necessario modificare la dose o gli orari delle iniezioni di insulina, l’alimentazione o l’esercizio fisico.
- Livello di zucchero nel sangue troppo alto (iperglicemia)Il livello di zucchero nel sangue può diventare troppo alto se:Mangia di più o fa esercizio fisico meno del solito; beve alcool; contrae un’infezione o la febbre; non ha usato una quantità sufficiente di insulina; continua a usare meno insulina di quella di cui ha bisogno; dimentica di usare l’insulina o interrompe l’uso di insulina.
Segni premonitori di un livello di zucchero nel sangue troppo alto, che abitualmente si verificano
gradualmente:
pelle arrossata; pelle secca; sensazione di sonnolenza o stanchezza; bocca asciutta; alito fruttato
(acetone); emissione più frequente di urina; sete; perdita di appetito; sensazione di malessere (nausea o
vomito).
Questi possono essere i segni di una condizione molto grave chiamata chetoacidosi. Si tratta di un
accumulo di acido nel sangue perché il corpo sta metabolizzando grasso invece di zucchero. Se non
trattata, può portare al coma diabetico ed eventualmente al decesso.
Cosa fare se il livello di zucchero nel sangue è troppo alto
- Misuri il livello di zucchero nel sangue.
- Usi una dose correttiva di insulina, se le è stato insegnato come fare.
- Controlli l’eventuale presenza di chetoni nelle urine.
- In presenza di chetoni, si rivolga immediatamente a un medico.
Segnalazione degli effetti indesiderati
Se manifesta un qualsiasi effetto indesiderato, compresi quelli non elencati in questo foglio, si rivolga
al medico, al farmacista o all’infermiere. Può inoltre segnalare gli effetti indesiderati direttamente
tramite il sistema nazionale di segnalazione riportato nell’ allegato V . Segnalando gli effetti
indesiderati può contribuire a fornire maggiori informazioni sulla sicurezza di questo medicinale.
5. Come conservare Fiasp
Conservi questo medicinale fuori dalla vista e dalla portata dei bambini.
Non usi questo medicinale dopo la data di scadenza che è riportata sull’etichetta e sulla scatola dopo
‘Scad.’. La data di scadenza si riferisce all’ultimo giorno di quel mese.
Prima del primo uso:
Conservare in frigorifero (2°C–8°C). Non congelare. Tenere lontano dagli elementi refrigeranti.
Tenere il cappuccio sulla penna per proteggere il medicinale dalla luce.
Dopo la prima apertura o portato con sé come scorta
Può portare con sé come scorta la penna preriempita (FlexTouch) e tenerla a temperatura ambiente (a
temperatura inferiore a 30°C) o in frigorifero (2°C–8°C) fino a 4 settimane. Quando non è in uso,
tenere il cappuccio sulla penna per proteggere il medicinale dalla luce.
Non getti alcun medicinale nell’acqua di scarico e nei rifiuti domestici. Chieda al farmacista come
eliminare i medicinali che non utilizza più. Questo aiuterà a proteggere l’ambiente.
6. Contenuto della confezione e altre informazioni
Cosa contiene Fiasp
- Il principio attivo è l’insulina aspart. 1 mL della soluzione contiene 100 unità di insulina aspart. Ogni penna preriempita contiene 300 unità di insulina aspart in 3 mL di soluzione.
- Gli altri componenti sono fenolo, metacresolo, glicerolo, zinco acetato, sodio fosfato dibasico diidrato, arginina cloridrato, nicotinamide (vitamina B ), acido cloridrico (per aggiustamento del pH), sodio idrossido (per aggiustamento del pH) (vedere alla fine del paragrafo 2 in ‘Informazioni importanti su alcuni ingredienti di Fiasp’) e acqua per preparazioni iniettabili.
Descrizione dell’aspetto di Fiasp e contenuto della confezione
Fiasp si presenta come una soluzione iniettabile acquosa, limpida e incolore contenuta in una penna
preriempita.
Confezione da 1, 5 o una confezione multipla con 2 x 5 penne preriempite da 3 mL. È possibile che
non tutte le confezioni siano commercializzate.
Titolare dell’autorizzazione all’immissione in commercio e produttore
Novo Nordisk A/S,
Novo Allé,
DK-2880 Bagsværd, Danimarca
Altre fonti d’informazioni
Informazioni più dettagliate su questo medicinale sono disponibili sul sito web dell’Agenzia europea
dei medicinali, http://www.ema.europa.eu .
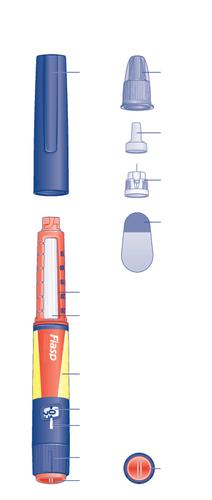
Istruzioni su come usare Fiasp FlexTouch
Legga attentamente queste istruzioniprima di usare la penna preriempita FlexTouch. Se non segue
attentamente le istruzioni, può iniettare troppa o troppo poca insulina che può portare ad un livello di
zucchero nel sangue troppo alto o troppo basso.
Non usi la penna senza aver ricevuto una istruzione adeguatadal medico o dall’infermiere.
Inizi con il controllare la penna per accertarsi che contenga Fiasp 100 unità/mL,quindi guardi le
illustrazioni che seguono per imparare a conoscere le diverse parti della penna e l’ago.
Se è non vedente o ha gravi problemi alla vista e non può leggere il contatore della dose, non usi
questa penna senza aiuto.Si faccia aiutare da una persona con una buona vista, che è addestrata ad
usare la penna preriempita FlexTouch.
La penna è una penna preriempita di insulina con dose selezionabile, contenente 300 unità di insulina.
Può selezionare una dose massima di 80 unità per ogni dose, con incrementi di 1 unità.La penna è
progettata per essere impiegata con gli aghi monouso per iniezione di una lunghezza tra 4 mm e 8 mm
e un calibro tra 30G e 32G. Gli aghi non sono inclusi nella confezione.
Informazioni importanti
Presti particolare attenzione a queste note perché sono importanti per un uso corretto della penna.

1 Preparazione della penna con un nuovo ago
- Controlli il nome e il dosaggio sull’etichettadella penna per essere sicuro che la penna contenga Fiasp 100 unità/mL. Questo è particolarmente importante se lei usa più di un tipo di insulina. Se somministra un tipo di insulina sbagliata, il livello di zucchero nel sangue può diventare troppo alto o troppo basso.
- Tolga il cappuccio dalla penna.
- Controlli che l’insulina nella penna sia limpidae incolore. Guardi attraverso la finestra dell’insulina. Se l’insulina appare opaca, non usi la penna.
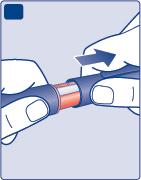
- Prenda un ago nuovoe rimuova il sigillo protettivo.
Si assicuri di attaccare l'ago correttamente.
- Spinga l’ago sulla penna.
- Lo ruoti finché risulta saldo.
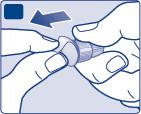
L'ago è coperto da due cappucci. È necessario rimuoverli entrambi.Se dimentica di rimuovere
entrambi i cappucci, noninietterà alcuna insulina.
- Sfili il cappuccio esterno dell’ago e lo conservi per dopo.Ne avrà bisogno dopo l’iniezione per rimuovere in sicurezza l’ago dalla penna.
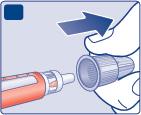
- Sfili il cappuccio interno dell’ago e lo getti via.Se tenta di rimetterlo, può pungersi o ferirsi accidentalmente con l’ago.
Una goccia di insulina può comparire sulla punta dell’ago. Ciò è normale, ma deve comunque
controllare il flusso dell’insulina.
Non agganci un nuovo agoalla penna finché non è pronto a praticare l’iniezione.
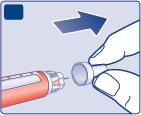
Usi sempre un ago nuovo ad ogni iniezione
Questo riduce il rischio di contaminazione, infezione, perdita di insulina, ostruzione degli aghi e
dosaggio errato.

Non usi mai un ago curvato o danneggiato.
2 Controllo del flusso dell’insulina
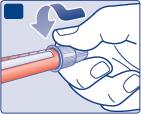
- Verifichi sempre il flusso dell’insulina prima di iniziare.Questo aiuta ad assicurare la somministrazione dell’intera dose di insulina.
- Ruoti il selettore della dose e selezioni 2 unità. Si assicuri che il contatore della dose mostri

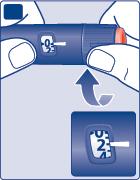
- Tenga la penna con l’ago rivolto verso l’alto. Picchietti con il dito delicatamente la punta della pennaper alcune volte in modo che le bolle d’aria si raccolgano sulla sommità.
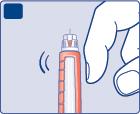
- Prema e tenga premuto il pulsante di iniezionefino a quando il contatore della dose si riposiziona sullo zero. Lo 0 deve allinearsi con l’indicatore della dose. Sulla punta dell’ago deve apparire una goccia di insulina.
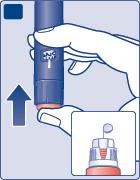
Sulla punta dell’ago può rimanere una piccola bolla d’aria, ma non verrà iniettata.
Se la goccia non compare,ripeta i punti da 2 Aa 2 Cfino a 6 volte. Se la goccia ancora non
compare, cambi l’ago e ripeta i punti da 2 Aa 2 Cancora una volta.
Se la goccia di insulina non appare ancora, getti la penna e ne usi una nuova.
Si assicuri sempre che una goccia compaiasulla punta dell’ago prima dell’iniezione. Ciò
assicura il flusso corretto di insulina.

Se ciò non avviene, non viene iniettata insulina, anche se il contatore della dose può muoversi.
Questa situazione può essere indicativa di un ago ostruito o danneggiato.
Controlli sempre il flusso prima dell’iniezione.Se non controlla il flusso, può non iniettare
affatto l’insulina oppure può iniettarne una quantità troppo bassa. Questo può causare un livello
elevato di zucchero nel sangue.
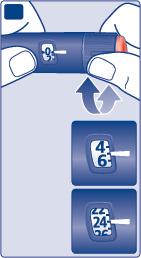
3 Selezione della dose
- Prima di iniziare, verifichi che il contatore della dose si trovi sullo 0.Lo 0 deve allinearsi con l’indicatore della dose.
- Ruoti il selettore della dose per selezionare la dose necessaria,secondo le istruzioni del medico o dell’infermiere. Se seleziona una dose errata, può correggerla ruotando il selettore della dose avanti o indietro.

Sulla penna è possibile selezionare un massimo di 80 unità.
Il selettore della dose cambia il numero di unità. Solo il contatore della dose e l’indicatore della
dose mostrano quante unità sono state selezionate per ogni dose.
Può selezionare fino a 80 unità per dose. Quando la penna contiene meno di 80 unità, il
contatore della dose visualizza il numero di unità residue.
Prima di iniettare l’insulina, usi sempre il contatore della dose e l’indicatore della dose per
vedere quante unità sono state selezionate.
Nonconti gli scatti della penna per impostare la dose. Se seleziona e inietta una dose errata, il
livello di zucchero nel sangue può alzarsi o abbassarsi troppo.
Non usi la scala dell’insulina, che mostra solo approssimativamente quanta insulina è rimasta
nella penna.
Il selettore della dose emette uno scatto diverso se ruotato in avanti, indietro o se supera il
numero di unità residue.
4 Iniezione della dose
- Inserisca l’ago nella cutecome le ha mostrato il medico o l’infermiere.
- Si assicuri di vedere il contatore della dose.Non tocchi il contatore della dose con le dita, altrimenti l’iniezione può bloccarsi.

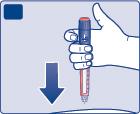
- Prema e tenga premuto il pulsante di iniezione. Osservi come il contatore della dose tornaa 0.Lo 0 deve allinearsi con l’indicatore della dose. Può sentire o percepire uno scatto.
- Continui a premere il pulsante di iniezione mantenendo l'ago nella pelle.
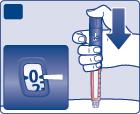
- Conti lentamente fino a 6 mantendo premuto il pulsante di iniezione.
- Se l’ago viene estratto prima, può notarsi un flusso di insulina che fuoriesce dalla punta dell’ago. In tal caso, la dose completa non sarà stata erogata e si dovrà aumentare la frequenza del controllo del livello di zucchero nel sangue.

- Estragga l’ago dalla pelle.È ora possibile rilasciare il pulsante di iniezione
Se compare del sangue nel sito di iniezione, prema leggermente sulla pelle per alcuni minuti per
arrestare il sanguinamento, senza sfregare l’area.
Dopo l’iniezione, può vedere una goccia di insulina sulla punta dell’ago. Questo fenomeno è
normale e non influisce sulla dose appena somministrata.
Guardi sempre il contatore della dose per sapere quante unità sta iniettando.Tenga
premuto il pulsante di iniezione fino a quando il contatore della dose non mostra 0. Se il
contatore della dose non si riposiziona sullo 0, non è stata erogata la dose completa, il che può
causare un livello elevato di zucchero nel sangue.
Come identificare un ago ostruito o danneggiato.
- Se sul contatore della dose non compare uno 0 dopo aver premuto continuativamente il pulsante di somministrazione, è possibile che si sia usato un ago ostruito o danneggiato.
- In questo caso nonsarà stato somministrato alcunmedicinale, anche se il contatore della dose si è spostato dalla dose originaria impostata.
Come gestire un ago ostruito.
Estragga l’ago come descritto al paragrafo 5 e ripeta tutti i passaggi a partire dal punto 1: Preparazione
della penna con un nuovo ago. Si assicuri di selezionare l’intera dose necessaria.
Non tocchi mai il contatore della dose durante l’iniezione.
Ciò può interrompere l’iniezione.
5 Dopo l’iniezione
Getti sempre l’ago dopo ogni iniezione.
Questo riduce il rischio di contaminazione, infezione, perdita di insulina, ostruzione degli aghi e
dosaggio errato. Se l’ago è ostruito, nonpotrà iniettarsi l’insulina.
- Inserisca la punta dell’ago nel cappuccio esternoappoggiato su una superficie piana, senza toccare né l’ago né il cappuccio esterno dell’ago.

- Quando l’ago è coperto, prema completamente il cappuccio esterno facendo attenzione.
- Sviti l’agoe lo getti con attenzione secondo le istruzioni del medico, dell’infermiere, del farmacista o delle autorità locali.
- Rimetta il cappuccio della pennasulla penna dopo ogni uso per proteggere l’insulina dalla luce.
Quando la penna è vuota, la getti senzal’ago attaccato come da istruzioni del medico,
dell’infermiere, del farmacista o delle autorità locali.
Non cerchi mai di rimettere il cappuccio interno dell’ago.Può pungersi o ferirsi con l’ago.

Rimuova sempre l’ago dalla penna dopo ogni iniezionee conservi la penna senza l’ago
attaccato. Questo riduce il rischio di contaminazione, infezione, perdita di insulina, ostruzione
degli aghi e dosaggio errato.
6 Quanta insulina è rimasta?
- La scala graduata dell’insulinamostra approssimativamentequanta insulina è rimasta nella penna.


- Per vedere precisamente quanta insulina è rimasta,usi il contatore della dose: Ruoti il selettore della dose fino a quando il contatore della dose non si ferma. Se mostra 80, nella penna sono rimaste almeno 80unità. Se mostra meno di 80,il numero mostrato è il numero di unità rimaste nella penna.
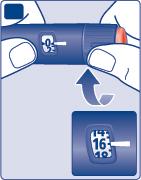

- Ruoti il selettore della dose indietro fino a quando il contatore della dose non mostra 0.
- Se ha bisogno di più insulina rispetto a quella rimasta nella penna, divida la dose tra due penne.
Se divide la dose, faccia molta attenzione a calcolare il numero corretto.

Se non è sicuro, inietti la dose completa utilizzando una penna nuova. Se suddivide la dose in
modo errato, inietterà una dose troppo bassa o troppo alta di insulina, ciò può portare a livelli di
zucchero nel sangue troppo alti o troppo bassi.
Altre informazioni importanti
- Porti sempre con sé la penna.
- Porti sempre con sé una penna in più e aghi nuovi,in caso dovesse perdere o danneggiare la penna o gli aghi.
- Tenga sempre la penna e gli aghi fuori dalla vista e dalla portata degli altri,specialmente dei bambini.
- Non condivida mai la pennae gli aghi con altre persone. Ciò può portare infezioni crociate.
- Non condivida maila penna con altre persone. Il medicinale può essere pericoloso per la loro salute.
- Occorre prestare molta attenzione nel manipolare gli aghi usatiper ridurre il rischio di lesioni da aghi e infezioni crociate.
Manutenzione della penna
- Tratti la penna con cura. Un uso incorretto o improprio può causare dosaggi errati, che possono portare a livelli di zucchero nel sangue troppo alti o troppo bassi.
- Non lasci la penna in autoo in altri luoghi dove possa surriscaldarsi o diventare troppo fredda.
- Non esponga la penna a polvere, sporco o liquidi.
- Non lavi, immerga o lubrifichi la penna.Se necessario, la pulisca con un detergente neutro su un panno inumidito.
- Non faccia cadere la pennae non la faccia urtare contro superfici dure. Se la fa cadere o se sospetta un problema, colleghi un nuovo ago e verifichi il flusso dell’insulina prima dell’iniezione.
- Non cerchi di riempire nuovamente la penna.Quando è vuota, deve essere gettata.
- Non cerchi di riparareo smontare la penna.

Fiasp 100 unità/mL Penfill soluzione iniettabile in cartuccia
insulina aspart
Legga attentamente questo foglio prima di usare questo medicinale perché contiene importanti
informazioni per lei.
- Conservi questo foglio. Potrebbe aver bisogno di leggerlo di nuovo.
- Se ha qualsiasi dubbio, si rivolga al medico, al farmacista o all’infermiere.
- Questo medicinale è stato prescritto soltanto per lei. Non lo dia ad altre persone, anche se i sintomi della malattia sono uguali ai suoi, perché potrebbe essere pericoloso.
- Se si manifesta un qualsiasi effetto indesiderato, compresi quelli non elencati in questo foglio, si rivolga al medico, al farmacista o all’infermiere. Vedere paragrafo 4.
Contenuto di questo foglio
- 1. Cos’è Fiasp e a cosa serve
- 2. Cosa deve sapere prima di usare Fiasp
- 3. Come usare Fiasp
- 4. Possibili effetti indesiderati
- 5. Come conservare Fiasp
- 6. Contenuto della confezione e altre informazioni
1. Cos’è Fiasp e a cosa serve
Fiasp è un’insulina prandiale con un effetto rapido di riduzione dello zucchero nel sangue. Fiasp è una
soluzione iniettabile contenente insulina aspart ed è usato per trattare il diabete mellito negli adulti,
adolescenti e bambini di età pari o superirore a 1 anno. Il diabete è una malattia per cui il corpo non
produce insulina sufficiente per il controllo del livello di zucchero nel sangue. Il trattamento con Fiasp
aiuta a prevenire le complicanze del diabete.
Fiasp deve essere iniettato fino a 2 minuti prima dell’inizio del pasto, con la possibilità di iniettarlo
fino a 20 minuti dopo l’inizio del pasto.
L’effetto massimo del medicinale si avrà tra 1 e 3 ore dopo l’iniezione e l’effetto durerà per 3-5 ore.
Questo medicinale normalmente deve essere usato in associazione a preparati insulinici ad azione
intermedia o prolungata.
2. Cosa deve sapere prima di usare Fiasp
Non usi Fiasp
- se è allergico all’insulina aspart o ad uno qualsiasi degli altri componenti di questo medicinale (elencati al paragrafo 6).
Avvertenze e precauzioni
Si rivolga al medico, al farmacista o all’infermiere prima di usare Fiasp. Faccia particolare attenzione
a:
- Basso livello di zucchero nel sangue (ipoglicemia) - se il livello di zucchero nel sangue è troppo basso, segua le indicazioni per la glicemia bassa nel paragrafo 4 ‘Possibili effetti indesiderati’. Fiasp inizia a ridurre lo zucchero nel sangue più velocemente rispetto ad altre insuline prandiali. L’eventuale ipoglicemia può manifestarsi più precocemente dopo un’iniezione di Fiasp.
- Alto livello di zucchero nel sangue (iperglicemia) - se il livello di zucchero nel sangue è troppo alto, segua le indicazioni per la glicemia alta nel paragrafo 4 ‘Possibili effetti indesiderati’.
- Trasferimento da altri medicinali insulinici - il medico potrebbe aver bisogno di consigliarla sulla dose di insulina.
- Se il suo trattamento insulinico è in combinazione con pioglitazone (medicinale antidiabetico orale usato per trattare il diabete di tipo 2) - Informi il medico il prima possibile se manifesta segni di insufficienza cardiaca come insolita mancanza di respiro o rapido aumento di peso o gonfiore localizzato causato da ritenzione di liquidi (edema).
- Disturbo agli occhi - il miglioramento rapido nel controllo della glicemia può portare ad un temporaneo peggioramento dei disturbi oculari come la retinopatia diabetica.
- Dolore dovuto a danno di un nervo - se il suo livello di zucchero nel sangue migliora molto rapidamente, può manifestare dolore legato ai nervi, che generalmente è temporaneo.
- Gonfiore intorno alle articolazioni - all’inizio dell’uso del medicinale, l’organismo può ritenere più acqua di quanto dovrebbe. Questo effetto causa gonfiore intorno alle caviglie e ad altre articolazioni. In genere dura solo poco tempo.
- Si assicuri di utilizzare il giusto tipo di insulina: controlli sempre l'etichetta dell'insulina prima di ogni iniezione per evitare scambi accidentali tra i prodotti insulinici.
- Il trattamento con insulina può indurre l'organismo a produrre anticorpi contro l'insulina (sostanze che agiscono contro l'insulina). Tuttavia, solo molto raramente, ciò richiederà una modifica della dose di insulina.
Se ha problemi di vista, vedere il paragrafo 3 ‘Come usare Fiasp’.
Alcune condizioni e attività possono influire sul fabbisogno di insulina. Si rivolga al medico:
- se ha problemi ai reni, al fegato o alle ghiandole surrenali, ipofisaria o tiroidea
- se fa più attività fisica del solito o se desidera cambiare la sua alimentazione abituale, perché ciò può influire sul suo livello di zucchero nel sangue
- se si ammala, continui a usare l’insulina e si rivolga al medico.
- se si sta andando all'estero, viaggiare attraverso fusi orari diversi può influenzare il fabbisogno di insulina e la tempistica delle iniezioni.
Quando si utilizza Fiasp, si raccomanda vivamente di registrare il nome e il numero di lotto di
ciascuna confezione al fine di mantenere un registro dei lotti utilizzati.
Cambiamenti della pelle nel sito di iniezione
Il sito di iniezione deve essere ruotato per aiutare a prevenire cambiamenti nel tessuto adiposo sotto la
pelle, come ispessimento della pelle, assottigliamento della pelle o la comparsa di noduli sotto la pelle.
L'insulina potrebbe non funzionare molto bene se esegue l’iniezione in un'area con noduli, in un’area
assottigliata o in un’area ispessita (vedere paragrafo 3 ‘Come usare Fiasp). Informi il medico se nota
cambiamenti della pelle nel sito di iniezione. Se attualmente esegue l’iniezione in una di queste aree
interessate, si rivolga al medico prima di iniziare a praticare l’iniezione in un’altra area. Il medico
potrebbe invitarla a controllare più attentamente la glicemia e a regolare la dose di insulina o degli altri
medicinali antidiabetici.
Bambini e adolescenti
Questo medicinale non è raccomandato per l’uso nei bambini di età inferiore a 1 anno.
Altri medicinali e Fiasp
Informi il medico o il farmacista se sta usando, ha recentemente usato o può usare qualsiasi altro
medicinale. Alcuni medicinali influenzano il livello di zucchero nel sangue; questo potrebbe
significare la necessità di un cambiamento della dose di insulina.
Di seguito sono elencati i medicinali più comuni che possono influire sul trattamento insulinico.
Il livello di zucchero nel sangue può abbassarsi (ipoglicemia), se usa:
- altri medicinali per il diabete (orali e iniettabili)
- antibiotici sulfamidici (usati per trattare le infezioni)
- steroidi anabolizzanti (ad esempio il testosterone)
- beta-bloccanti (usati per trattare la pressione sanguigna alta o l’angina)
- salicilati (usati per alleviare il dolore e abbassare la febbre)
- inibitori delle monoaminossidasi (IMAO) (usati per trattare la depressione)
- inibitori dell’enzima convertitore dell’angiotensina (ACE) (per alcune patologie cardiache o per pressione sanguigna alta)
Il livello di zucchero nel sangue può aumentare (iperglicemia), se usa:
- danazolo (medicinale che agisce sull'ovulazione)
- contraccettivi orali (pillole per il controllo delle nascite)
- ormoni tiroidei (per i problemi della tiroide)
- ormone della crescita (per il deficit di ormone della crescita)
- glucocorticoidi (come il ‘cortisone’ - per l’infiammazione)
- simpaticomimetici (come epinefrina (adrenalina), salbutamolo, terbutalina - per l’asma)
- tiazidi (per la pressione sanguigna alta o l’eccessiva ritenzione idrica).
Octreotide e lanreotide - usati per il trattamento di una malattia rara caratterizzata da un’eccessiva
produzione di ormone della crescita (acromegalia). Possono aumentare o diminuire il suo livello di
zucchero nel sangue.
Se una qualsiasi di queste situazioni la riguarda (o se non ne è sicuro), si rivolga al medico o al
farmacista.
Fiasp con alcol
Se assume alcol, il fabbisogno di insulina può cambiare poiché il livello di zucchero nel sangue può
aumentare o diminuire. Deve pertanto controllare il livello di zucchero nel sangue con frequenza
maggiore a quella abituale.
Gravidanza e allattamento
Se è in corso una gravidanza, se sospetta o sta pianificando una gravidanza o se sta allattando con latte
materno chieda consiglio al medico prima di usare questo medicinale. Questo medicinale può essere
utilizzato durante la gravidanza, anche se può essere necessario aggiustare la sua dose di insulina
durante la gravidanza e dopo il parto. La quantità di insulina di cui hai bisogno di solito diminuisce
durante i primi 3 mesi di gravidanza e aumenta per i restanti 6 mesi.
Durante la gravidanza è necessario controllare accuratamente il diabete ed è particolarmente
importante per la salute del bambino prevenire il livello di zucchero nel sangue troppo basso
(ipoglicemia). Dopo aver avuto il bambino, il fabbisogno di insulina tornerà probabilmente a quanto
aveva bisogno prima della gravidanza.
Non ci sono restrizioni al trattamento con Fiasp durante l’allattamento.
Guida di veicoli e utilizzo di macchinari
Un livello di zucchero nel sangue troppo basso può influire sulla capacità di guidare o utilizzare
utensili o macchinari. Se il livello di zucchero nel sangue è troppo basso, la capacità di concentrazione
o di reazione può essere condizionata. Ciò può mettere in pericolo se stesso o gli altri. Chieda al
medico se può guidare se:
- il livello di zucchero nel sangue diventa spesso troppo basso
- ha difficoltà a riconoscere i segni di un livello di zucchero nel sangue troppo basso.
Informazioni importanti su alcuni ingredienti di Fiasp
Questo medicinale contiene meno di 1 mmol di sodio (23 mg) per dose, cioè è essenzialmente ‘senza
sodio’.
3. Come usare Fiasp
Usi questo medicinale seguendo sempre esattamente le istruzioni del medico. Se ha dubbi consulti il
medico o il farmacista.
Se è non vedente o ha gravi problemi alla vista e non può leggere il contatore della dose, non usi
questo medicinale insulinico senza aiuto. Si faccia aiutare da una persona con una buona vista, che è
addestrata ad usare la penna.
Quando usare Fiasp
Fiasp è un’insulina prandiale.
Adulti: Fiasp deve essere iniettato subito prima (0-2 minuti) dell’inizio del pasto, con la possibilità di
iniettarlo fino a 20 minuti dopo l’inizio del pasto.
Bambini: Fiasp deve essere iniettato subito prima (0-2 minuti) dell'inizio del pasto, con la possibilità di
iniettare fino a 20 minuti dopo l'inizio del pasto, quando vi è incertezza che il bambino mangerà.
Chieda consiglio al medico in queste situazioni.
L’effetto massimo del medicinale si avrà tra 1 e 3 ore dopo l’iniezione e l’effetto durerà per 3-5 ore.
Dose di Fiasp
Dose per il diabete tipo 1 e tipo 2
Il medico deciderà insieme a lei:
- di quanto Fiasp avrà bisogno a ogni pasto
- quando controllare il livello di zucchero nel sangue e se è necessaria una dose più alta o più bassa.
Se desidera cambiare la sua alimentazione abituale, chieda prima consiglio al medico, al farmacista o
all’infermiere perché un cambiamento dell’alimentazione può alterare il fabbisogno insulinico.
Quando usa Fiasp con altri medicinali, chieda al medico se il trattamento deve essere modificato.
Aggiustamento della dose per il diabete tipo 2
La dose giornaliera deve essere basata sul livello di zucchero nel sangue ai pasti e al momento di
coricarsi del giorno prima.
- Prima di colazione - la dose deve essere aggiustata in funzione del livello di zucchero del sangue precedente al pranzo del giorno prima.
- Prima di pranzo - la dose deve essere aggiustata in funzione del livello di zucchero del sangue precedente alla cena del giorno prima.
- Prima di cena - la dose deve essere aggiustata in funzione del livello di zucchero del sangue al momento di coricarsi del giorno prima.
Uso nei pazienti anziani (65 anni o oltre)
Questo medicinale può essere usato nei pazienti anziani. Parli con il medico dei cambiamenti della
dose.
Se ha problemi ai reni o al fegato
Se ha problemi ai reni o al fegato può dover controllare più frequentemente il livello di zucchero nel
sangue. Parli con il medico dei cambiamenti della dose.
Iniezione di Fiasp
| Tabella 1 Aggiustamento della dose | ||
| I Livello di zucchero nel sangue ai pasti o al momento di coricarsi | Aggiustamento della dose | |
| a mmol/L | mg/dL | |
| meno di 4 | meno di 71 | Ridurre la dose di 1 unità |
| i z 4-6 | 71-108 | Nessun aggiustamento della dose |
| n più di 6 | più di 108 | Aumentare la dose di 1 unità |
Questo medicinale è adatto solo per iniezione sotto la pelle (iniezione sottocutanea) con una penna
riutilizzabile Novo Nordisk.
Prima di usare Fiasp per la prima volta, il medico o l’infermiere le devono mostrare come usarlo. Parli
con il medico se deve iniettarsi l’insulina con altra modalità.
Dove iniettare
- Le migliori zone per praticarsi l’iniezione sono la parte anteriore della vita (addome) o le parti superiori delle braccia.
- Non inietti il medicinale in una vena o in un muscolo.
- Vari ogni giorno il punto all’interno dell’area in cui pratica l’iniezione per ridurre il rischio di sviluppo di alterazioni sotto la pelle (vedere paragrafo 4).
Non usi Fiasp
- se la cartuccia o la penna riutilizzabile che sta usando è danneggiata. La restituisca al fornitore. Per ulteriori istruzioni, veda il manuale della penna riutilizzabile.
- se la cartuccia non è stata conservata correttamente (vedere paragrafo 5 ‘Come conservare Fiasp’).
- se l’insulina non appare limpida (ad esempio è opaca) e incolore.
Come iniettare Fiasp
- Legga il manuale fornito con la penna riutilizzabile.
- Controlli il nome e il dosaggio sull’etichetta della cartuccia (Penfill) per essere sicuro che si tratti di Fiasp.
- Usi sempre un ago nuovo per ogni iniezione per prevenire contaminazioni.
- Gli aghi non devono essere condivisi.
Se usa più Fiasp di quanto deve
Se usa troppa insulina il livello di zucchero nel sangue può abbassarsi troppo (ipoglicemia), vedere i
consigli nel paragrafo 4 in ‘Livello di zucchero nel sangue troppo basso’.
Se dimentica di usare Fiasp
Se dimentica di usare l’insulina, il livello di zucchero nel sangue può aumentare troppo (iperglicemia).
Vedere paragrafo 4 in ‘Livello di zucchero nel sangue troppo alto’.
Tre semplici accorgimenti che possono aiutare ad evitare che il livello di zucchero nel sangue sia
troppo basso o troppo alto, sono:
- Portare sempre con sé cartucce di Fiasp di scorta.
- Portare sempre con sé qualcosa che mostri che si ha il diabete.
- Portare sempre con sé prodotti contenenti zucchero. Vedere paragrafo 4 in ‘Cosa fare se il livello di zucchero nel sangue è troppo basso’.
Se interrompe il trattamento con Fiasp
Non interrompa il trattamento con l’insulina senza averne parlato al medico. Se interrompe l’uso di
insulina possono svilupparsi un livello di zucchero nel sangue molto alto (iperglicemia grave) e
chetoacidosi (una condizione caratterizzata da troppo acido nel sangue, che può mettere in pericolo di
vita). Vedere sintomi e consigli nel paragrafo 4 in ‘Livello di zucchero nel sangue troppo alto’.
4. Possibili effetti indesiderati
Come tutti i medicinali, questo medicinale può causare effetti indesiderati sebbene non tutte le persone
li manifestino.
Un livello di zucchero nel sangue troppo basso (ipoglicemia)è molto comune con il trattamento
insulinico (può interessare più di 1 persona su 10). Può diventare molto grave. Se il livello di zucchero
nel sangue si abbassa molto può perdere conoscenza. L’ipoglicemia grave può causare danni al
cervello e mettere in pericolo di vita. Se avverte i sintomi di un basso livello di zucchero nel sangue,
intervenga immediatamenteper aumentarlo. Vedere i consigli nel paragrafo ‘Livello di zucchero nel
sangue troppo basso’ sotto riportato.
Se manifesta una grave reazione allergica(incluso uno shock anafilattico) all’insulina o ad uno
qualsiasi degli ingredienti di Fiasp (la frequenza con cui ciò si verifica non è nota), interrompa l’uso di
questo medicinale e si rivolga immediatamente al pronto soccorso.
I segni di una reazione allergica grave possono includere:
- le reazioni localizzate (eruzioni cutanee, arrossamenti e prurito) si diffondono ad altre parti dell’organismo
- improvvisamente avverte uno stato di malessere e comincia a sudare
- comincia a sentirsi male (vomito)
- ha difficoltà respiratorie
- il battito cardiaco è accelerato o avverte capogiro.
Possono verificarsi reazioni allergichecome eruzione cutanea generalizzata e gonfiore del viso.
Queste sono non comuni e possono interessare fino a 1 persona su 100. Contatti un medico se i
sintomi peggiorano o non vede miglioramenti in poche settimane.
Cambiamenti della pelle nel sito di iniezione:Se inietta l’insulina nello stesso punto, il tessuto
adiposo può assottigliarsi (lipoatrofia) o ispessirsi (lipoipertrofia) (questi sono effetti non comuni e
possono interessare meno di 1 persona su 100). I noduli sotto la pelle possono essere causati anche
dall’accumulo di una proteina denominata amiloide (amiloidosi cutanea; la frequenza con cui si
verifica non è nota). L’insulina potrebbe non funzionare bene come dovrebbe se esegue l’iniezione in
un’area con noduli, in un’area assottigliata o in un’area ispessita. Cambi il sito di iniezione a ogni
iniezione per prevenire questi cambiamenti della pelle.
Altri effetti indesiderati includono:
Comuni(possono interessare fino a 1 persona su 10)
Reazione nel sito di somministrazione: possono verificarsi reazioni localizzate nel punto in cui si
pratica l’iniezione. I segni possono includere: eruzione cutanea, arrossamento, infiammazione, livido,
irritazione, dolore e prurito. Le reazioni di solito scompaiono entro pochi giorni.
Reazioni cutanee: possono comparire segni di allergia sulla pelle, quali eczema, eruzione cutanea,
prurito, orticaria e dermatite.
Effetti generali del trattamento insulinico incluso Fiasp
- Livello di zucchero nel sangue troppo basso (ipoglicemia)(molto comune) Il livello di zucchero nel sangue può diventare troppo basso se:Beve alcool; usa troppa insulina; fa più attività fisica del solito; mangia troppo poco o salta un pasto.
Segni premonitori di un livello di zucchero nel sangue troppo basso, che possono verificarsi
all’improvviso:
mal di testa; linguaggio confuso; battito cardiaco accelerato; sudorazione fredda; pelle fredda e
pallida; sensazione di malessere; molta fame; tremore oppure sentirsi nervoso o preoccupato;
stanchezza, debolezza e sonnolenza inusuali; stato confusionale; difficoltà di concentrazione; disturbi
visivi temporanei.
Cosa fare se il livello di zucchero nel sangue è troppo basso
- Se è coscente, tratti il basso livello di zucchero nel sangue immediatamente con 15-20 g di carboidrati ad azione rapida: mangi zollette di zucchero o uno spuntino ad alto contenuto di zucchero, come succo di frutta, caramelle o biscotti (porti sempre con sé zollette di zucchero o uno spuntino ad alto contenuto di zucchero).
- Si raccomanda di misurare i livelli di zucchero nel sangue dopo 15-20 minuti e trattare ancora se i livelli di zucchero nel sangue sono ancora meno di 4 mmol/L.
- Attenda che i segni del livello di zucchero nel sangue troppo basso siano scomparsi o che il livello di zucchero nel sangue si sia stabilizzato, quindi continui il trattamento insulinico come al solito.
Cosa devono fare gli altri se lei sviene
Dica a tutte le persone con cui trascorre del tempo che è diabetico e quali possono essere le
conseguenze, compreso il rischio di svenimento a causa di un livello di zucchero nel sangue troppo
basso.
Spieghi loro che, nel caso in cui dovesse svenire, devono:
- girarla su un fianco per evitare il soffocamento
- richiedere l’immediato intervento di un medico
- nonle devono somministrare cibo o bevande poiché questi possono soffocarla.
Può riprendere conoscenza più velocemente con un’iniezione di glucagone, che deve essere effettuata
solo da qualcuno che sa come usarlo.
- Se le viene somministrato glucagone avrà bisogno di zucchero o di uno spuntino dolce appena riprende conoscenza.
- Se non risponde all’iniezione di glucagone, dovrà essere trasportato in ospedale.
Se una ipoglicemia grave non viene trattata nel tempo, può causare un danno cerebrale, temporaneo o
duraturo, e può anche causare la morte.
Si rivolga al medico se:
- il livello di zucchero nel sangue è diventato così basso da farla svenire
- le è stata somministrata un’iniezione di glucagone
- recentemente ha avuto più episodi di livello di zucchero nel sangue troppo basso. Può essere necessario modificare la dose o gli orari delle iniezioni di insulina, l’alimentazione o l’esercizio fisico.
- Livello di zucchero nel sangue troppo alto (iperglicemia)Il livello di zucchero nel sangue può diventare troppo alto se:Mangia di più o fa esercizio fisico meno del solito; beve alcool; contrae un’infezione o la febbre; non ha usato una quantità sufficiente di insulina; continua a usare meno insulina di quella di cui ha bisogno; dimentica di usare l’insulina o interrompe l’uso di insulina.
Segni premonitori di un livello di zucchero nel sangue troppo alto, che abitualmente si verificano
gradualmente:
pelle arrossata; pelle secca; sensazione di sonnolenza o stanchezza; bocca asciutta; alito fruttato
(acetone); emissione più frequente di urina; sete; perdita di appetito; sensazione di malessere (nausea o
vomito).
Questi possono essere i segni di una condizione molto grave chiamata chetoacidosi. Si tratta di un
accumulo di acido nel sangue perché il corpo sta metabolizzando grasso invece di zucchero. Se non
trattata, può portare al coma diabetico ed eventualmente al decesso.
Cosa fare se il livello di zucchero nel sangue è troppo alto
- Misuri il livello di zucchero nel sangue.
- Usi una dose correttiva di insulina, se le è stato insegnato come fare.
- Controlli l’eventuale presenza di chetoni nelle urine.
- In presenza di chetoni, si rivolga immediatamente a un medico.
Segnalazione degli effetti indesiderati
Se manifesta un qualsiasi effetto indesiderato, compresi quelli non elencati in questo foglio, si rivolga
al medico, al farmacista o all’infermiere. Può inoltre segnalare gli effetti indesiderati direttamente
tramite il sistema nazionale di segnalazione riportato nell’ allegato V . Segnalando gli effetti
indesiderati può contribuire a fornire maggiori informazioni sulla sicurezza di questo medicinale.
5. Come conservare Fiasp
Conservi questo medicinale fuori dalla vista e dalla portata dei bambini.
Non usi questo medicinale dopo la data di scadenza che è riportata sull’etichetta e sulla scatola dopo
‘Scad.’. La data di scadenza si riferisce all’ultimo giorno di quel mese.
Prima del primo uso:
Conservare in frigorifero (2°C – 8°C). Non congelare. Tenere lontano dagli elementi refrigeranti.
Tenere la cartuccia nell’imballaggio per proteggere il medicinale dalla luce.
Dopo la prima apertura o portato con sé come scorta
Non refrigerare. Può portare con sé come scorta la cartuccia (Penfill) e tenerla a temperatura ambiente
(a temperatura inferiore a 30°C) fino a 4 settimane. Tenere sempre la cartuccia nell’imballaggio per
proteggere il medicinale dalla luce.
Getti l’ago dopo ogni iniezione.
Non getti alcun medicinale nell’acqua di scarico e nei rifiuti domestici. Chieda al farmacista come
eliminare i medicinali che non utilizza più. Questo aiuterà a proteggere l’ambiente.
6. Contenuto della confezione e altre informazioni
Cosa contiene Fiasp
- Il principio attivo è l’insulina aspart. 1 mL della soluzione contiene 100 unità di insulina aspart. Ogni cartuccia contiene 300 unità di insulina aspart in 3 mL di soluzione.
- Gli altri componenti sono fenolo, metacresolo, glicerolo, zinco acetato, sodio fosfato dibasico diidrato, arginina cloridrato, nicotinamide (vitamina B ), acido cloridrico (per aggiustamento del pH), sodio idrossido (per aggiustamento del pH) (vedere alla fine del paragrafo 2 in ‘Informazioni importanti su alcuni ingredienti di Fiasp’) e acqua per preparazioni iniettabili.
Descrizione dell’aspetto di Fiasp e contenuto della confezione
Fiasp si presenta come una soluzione iniettabile acquosa, limpida e incolore contenuta in una
cartuccia.
Confezione da 5 e 10 cartucce da 3 mL. È possibile che non tutte le confezioni siano
commercializzate.
Titolare dell’autorizzazione all’immissione in commercio e produttore
Novo Nordisk A/S,
Novo Allé,
DK-2880 Bagsværd, Danimarca
Altre fonti d’informazioni
Informazioni più dettagliate su questo medicinale sono disponibili sul sito web dell’Agenzia europea
dei medicinali, http://www.ema.europa.eu .
Fiasp 100 unità/mL soluzione iniettabile in flaconcino
insulina aspart
Legga attentamente questo foglio prima di usare questo medicinale perché contiene importanti
informazioni per lei.
- Conservi questo foglio. Potrebbe aver bisogno di leggerlo di nuovo.
- Se ha qualsiasi dubbio, si rivolga al medico, al farmacista o all’infermiere.
- Questo medicinale è stato prescritto soltanto per lei. Non lo dia ad altre persone, anche se i sintomi della malattia sono uguali ai suoi, perché potrebbe essere pericoloso.
- Se si manifesta un qualsiasi effetto indesiderato, compresi quelli non elencati in questo foglio, si rivolga al medico, al farmacista o all’infermiere. Vedere paragrafo 4.
Contenuto di questo foglio
- 1. Cos’è Fiasp e a cosa serve
- 2. Cosa deve sapere prima di usare Fiasp
- 3. Come usare Fiasp
- 4. Possibili effetti indesiderati
- 5. Come conservare Fiasp
- 6. Contenuto della confezione e altre informazioni
1. Cos’è Fiasp e a cosa serve
Fiasp è un’insulina prandiale con un effetto rapido di riduzione dello zucchero nel sangue. Fiasp è una
soluzione iniettabile contenente insulina aspart ed è usato per trattare il diabete mellito negli adulti,
adolescenti e bambini di età pari o superiore a 1 anno. Il diabete è una malattia per cui il corpo non
produce insulina sufficiente per il controllo del livello di zucchero nel sangue. Il trattamento con Fiasp
aiuta a prevenire le complicanze del diabete.
Fiasp deve essere iniettato fino a 2 minuti prima dell’inizio del pasto, con la possibilità di iniettarlo
fino a 20 minuti dopo l’inizio del pasto.
L’effetto massimo del medicinale si avrà tra 1 e 3 ore dopo l’iniezione e l’effetto durerà per 3-5 ore.
Questo medicinale normalmente deve essere usato in associazione a preparati insulinici ad azione
intermedia o prolungata.
Inoltre questo medicinale può essere usato per l’infusione continua in microinfusori.
2. Cosa deve sapere prima di usare Fiasp
Non usi Fiasp
- se è allergico all’insulina aspart o ad uno qualsiasi degli altri componenti di questo medicinale (elencati al paragrafo 6).
Avvertenze e precauzioni
Si rivolga al medico, al farmacista o all’infermiere prima di usare Fiasp. Faccia particolare attenzione
a:
- Basso livello di zucchero nel sangue (ipoglicemia) - se il livello di zucchero nel sangue è troppo basso, segua le indicazioni per la glicemia bassa nel paragrafo 4 ‘Possibili effetti indesiderati’. Fiasp inizia a ridurre lo zucchero nel sangue più velocemente rispetto ad altre insuline prandiali. L’eventuale ipoglicemia può manifestarsi più precocemente dopo un’iniezione di Fiasp.
- Alto livello di zucchero nel sangue (iperglicemia) - se il livello di zucchero nel sangue è troppo alto, segua le indicazioni per la glicemia alta nel paragrafo 4 ‘Possibili effetti indesiderati’.
- Trasferimento da altri medicinali insulinici - il medico potrebbe aver bisogno di consigliarla sulla dose di insulina.
- Se il suo trattamento insulinico è in combinazione con pioglitazone (medicinale antidiabetico orale usato per trattare il diabete di tipo 2) - Informi il medico il prima possibile se manifesta segni di insufficienza cardiaca come insolita mancanza di respiro o rapido aumento di peso o gonfiore localizzato causato da ritenzione di liquidi (edema).
- Disturbo agli occhi - il miglioramento rapido nel controllo della glicemia può portare ad un temporaneo peggioramento dei disturbi oculari come la retinopatia diabetica.
- Dolore dovuto a danno di un nervo - se il suo livello di zucchero nel sangue migliora molto rapidamente, può manifestare dolore legato ai nervi, che generalmente è temporaneo.
- Gonfiore intorno alle articolazioni - all’inizio dell’uso del medicinale, l’organismo può ritenere più acqua di quanto dovrebbe. Questo effetto causa gonfiore intorno alle caviglie e ad altre articolazioni. In genere dura solo poco tempo.
- Si assicuri di utilizzare il giusto tipo di insulina: controlli sempre l'etichetta dell'insulina prima di ogni iniezione per evitare scambi accidentali tra i prodotti insulinici.
- Il trattamento con insulina può indurre l'organismo a produrre anticorpi contro l'insulina (sostanze che agiscono contro l'insulina). Tuttavia, solo molto raramente, ciò richiederà una modifica della dose di insulina.
Alcune condizioni e attività possono influire sul fabbisogno di insulina. Si rivolga al medico:
- se ha problemi ai reni, al fegato o alle ghiandole surrenali, ipofisaria o tiroidea
- se fa più attività fisica del solito o se desidera cambiare la sua alimentazione abituale, perché ciò può influire sul suo livello di zucchero nel sangue
- se si ammala, continui a usare l’insulina e si rivolga al medico.
- Se si sta andando all'estero, viaggiare attraverso fusi orari diversi può influenzare il fabbisogno di insulina e la tempistica delle iniezioni.
Quando si utilizza Fiasp, si raccomanda vivamente di registrare il nome e il numero di lotto di
ciascuna confezione al fine di mantenere un registro dei lotti utilizzati.
Cambiamenti della pelle nel sito di iniezione
Il sito di iniezione deve essere ruotato per aiutare a prevenire cambiamenti nel tessuto adiposo sotto la
pelle, come ispessimento della pelle, assottigliamento della pelle o la comparsa di noduli sotto la pelle.
L'insulina potrebbe non funzionare molto bene se esegue l’iniezione in un'area con noduli, in un’area
assottigliata o in un’area ispessita (vedere paragrafo 3 ‘Come usare Fiasp’). Informi il medico se nota
cambiamenti della pelle nel sito di iniezione. Se attualmente esegue l’iniezione in una di queste aree
interessate, si rivolga al medico prima di iniziare a praticare l’iniezione in un’altra area. Il medico
potrebbe invitarla a controllare più attentamente la glicemia e a regolare la dose di insulina o degli altri
medicinali antidiabetici.
Bambini e adolescenti
Questo medicinale non è raccomandato per l’uso nei bambini di età inferiore a 1 anno.
Altri medicinali e Fiasp
Informi il medico o il farmacista se sta usando, ha recentemente usato o potrebbe usare qualsiasi altro
medicinale. Alcuni medicinali influenzano il livello di zucchero nel sangue; questo può significare la
necessità di un cambiamento della dose di insulina.
Di seguito sono elencati i medicinali più comuni che possono influire sul trattamento insulinico.
Il livello di zucchero nel sangue può abbassarsi (ipoglicemia), se usa:
- altri medicinali per il diabete (orali e iniettabili)
- antibiotici sulfamidici (usati per trattare le infezioni)
- steroidi anabolizzanti (ad esempio il testosterone)
- beta-bloccanti (usati per trattare la pressione sanguigna alta o l’angina)
- salicilati (usati per alleviare il dolore e abbassare la febbre)
- inibitori delle monoaminossidasi (IMAO) (usati per trattare la depressione)
- inibitori dell’enzima convertitore dell’angiotensina (ACE) (per alcune patologie cardiache o per pressione sanguigna alta).
Il livello di zucchero nel sangue può aumentare (iperglicemia), se usa:
- danazolo (medicinale che agisce sull'ovulazione)
- contraccettivi orali (pillole per il controllo delle nascite)
- ormoni tiroidei (per i problemi della tiroide)
- ormone della crescita (per il deficit di ormone della crescita)
- glucocorticoidi (come il ‘cortisone’ - per l’infiammazione)
- simpaticomimetici (come epinefrina (adrenalina), salbutamolo, terbutalina - per l’asma)
- tiazidi (per la pressione sanguigna alta o l’eccessiva ritenzione idrica).
Octreotide e lanreotide - usati per il trattamento di una malattia rara caratterizzata da un’eccessiva
produzione di ormone della crescita (acromegalia). Possono aumentare o diminuire il suo livello di
zucchero nel sangue.
Se una qualsiasi di queste situazioni la riguarda (o se non ne è sicuro), si rivolga al medico o al
farmacista.
Fiasp con alcol
Se assume alcol, il fabbisogno di insulina può cambiare poiché il livello di zucchero nel sangue può
aumentare o diminuire. Deve pertanto controllare il livello di zucchero nel sangue con frequenza
maggiore a quella abituale.
Gravidanza e allattamento
Se è in corso una gravidanza, se sospetta o sta pianificando una gravidanza o se sta allattando con latte
materno chieda consiglio al medico prima di usare questo medicinale. Questo medicinale può essere
usato durante la gravidanza, anche se può essere necessario aggiustare la sua dose di insulina durante
la gravidanza e dopo il parto. La quantità di insulina di cui hai bisogno di solito diminuisce durante i
primi 3 mesi di gravidanza e aumenta per i restanti 6 mesi. Durante la gravidanza è necessario
controllare accuratamente il diabete ed è particolarmente importante per la salute del bambino
prevenire il livello di zucchero nel sangue troppo basso (ipoglicemia). Dopo aver avuto il bambino, il
fabbisogno di insulina tornerà probabilmente a quanto aveva bisogno prima della gravidanza.
Non ci sono restrizioni al trattamento con Fiasp durante l’allattamento.
Guida di veicoli e utilizzo di macchinari
Un livello di zucchero nel sangue troppo basso può influire sulla capacità di guidare o utilizzare
utensili o macchinari. Se il livello di zucchero nel sangue è troppo basso, la capacità di concentrazione
o di reazione può essere condizionata. Ciò può mettere in pericolo se stesso o gli altri. Chieda al
medico se può guidare se:
- il livello di zucchero nel sangue diventa spesso troppo basso
- ha difficoltà a riconoscere i segni di un livello di zucchero nel sangue troppo basso.
Informazioni importanti su alcuni ingredienti di Fiasp
Questo medicinale contiene meno di 1 mmol di sodio (23 mg) per dose, cioè è essenzialmente ‘senza
sodio’.
3. Come usare Fiasp
Usi questo medicinale seguendo sempre esattamente le istruzioni del medico. Se ha dubbi consulti il
medico o il farmacista.
Quando usare Fiasp
Fiasp è un’insulina prandiale.
Adulti: Fiasp deve essere iniettato subito prima (0-2 minuti) dell’inizio del pasto, con la possibilità di
iniettarlo fino a 20 minuti dopo l’inizio del pasto.
Bambini: Fiasp deve essere iniettato subito prima (0-2 minuti) dell'inizio del pasto, con la possibilità di
iniettare fino a 20 minuti dopo l'inizio del pasto, quando vi è incertezza che il bambino mangerà.
Chieda consiglio al medico in queste situazioni.
L’effetto massimo del medicinale si avrà tra 1 e 3 ore dopo l’iniezione e l’effetto durerà per 3-5 ore.
Dose di Fiasp
Dose per il diabete tipo 1 e tipo 2
Il medico deciderà insieme a lei:
- di quanto Fiasp avrà bisogno a ogni pasto
- quando controllare il livello di zucchero nel sangue e se è necessaria una dose più alta o più bassa.
Se desidera cambiare la sua alimentazione abituale, chieda prima consiglio al medico, al farmacista o
all’infermiere perché un cambiamento dell’alimentazione può alterare il fabbisogno insulinico.
Quando usa Fiasp con altri medicinali, chieda al medico se il trattamento deve essere modificato.
Aggiustamento della dose per il diabete tipo 2
La dose giornaliera deve essere basata sul livello di zucchero nel sangue ai pasti e al momento di
coricarsi del giorno prima.
- Prima di colazione - la dose deve essere aggiustata in funzione del livello di zucchero del sangue precedente al pranzo del giorno prima.
- Prima di pranzo - la dose deve essere aggiustata in funzione del livello di zucchero del sangue precedente alla cena del giorno prima.
- Prima di cena - la dose deve essere aggiustata in funzione del livello di zucchero del sangue al momento di coricarsi del giorno prima.
Uso nei pazienti anziani (65 anni o oltre)
Questo medicinale può essere usato nei pazienti anziani. Parli con il medico dei cambiamenti della
dose.
Se ha problemi ai reni o al fegato
Se ha problemi ai reni o al fegato può dover controllare più frequentemente il livello di zucchero nel
sangue. Parli con il medico dei cambiamenti della dose.
Iniezione di Fiasp
Questo medicinale si somministra per iniezione sotto la pelle (iniezione sottocutanea) o per infusione
continua con microinfusori. La somministrazione con microinfusori richiede dettagliate istruzioni da
parte del personale sanitario.
Dove iniettare
| i Tabella 1 Aggiustamento della dose | ||
| l Livello di zucchero nel sangue ai pasti o al momento di coricarsi | Aggiustamento della dose | |
| mmol/L | a mg/dL | |
| t meno di 4 | meno di 71 | Ridurre la dose di 1 unità |
| I 4-6 | 71-108 | Nessun aggiustamento della dose |
| a più di 6 | più di 108 | Aumentare la dose di 1 unità |
- Le migliori zone per praticarsi l’iniezione sono la parte anteriore della vita (addome) o le parti superiori delle braccia.
- Non inietti il medicinale in una vena o in un muscolo.
- Vari ogni giorno il punto all’interno dell’area in cui pratica l’iniezione per ridurre il rischio di sviluppo di alterazioni sotto la pelle (vedere paragrafo 4).
Non usi Fiasp
- se il cappuccio di protezione del flaconcino è allentato o è mancante. Il flaconcino ha un cappuccio di protezione in plastica per ottenere un contenitore anti-manomissione. Qualora il flaconcino non fosse in perfette condizioni al momento dell’acquisto, lo restituisca al fornitore.
- se il flaconcino non è stato conservato correttamente (vedere paragrafo 5 ‘Come conservare Fiasp’).
- se l’insulina non appare limpida (ad esempio è opaca) e incolore.
Come iniettare Fiasp
Prima di usare Fiasp per la prima volta, il medico o l’infermiere le devono mostrare come usarlo.
1 Controlli il nome e il dosaggio sull’etichetta del flaconcino per essere sicuro che si tratti di
Fiasp.
2 Rimuova il cappuccio di protezione dal flaconcino.
3 Usi sempre un ago nuovo e una siringa nuova per ogni iniezione per prevenire contaminazioni.
Gli aghi e le siringhe non devono essere condivisi.
4 Aspiri nella siringa una quantità di aria pari alla dose di insulina che deve iniettare. Inietti l’aria
nel flaconcino.
5 Capovolga flaconcino e siringa e aspiri la corretta dose di insulina nella siringa. Estragga l’ago
dal flaconcino. Espella quindi l’aria dalla siringa e controlli che la dose sia corretta.
6 Inietti l’insulina sottocute. Usi la tecnica per la somministrazione fornita dal medico o
infermiere.
7 Getti l’ago dopo ogni iniezione.
Per l’uso nei microinfusori
Segua le istruzioni e le raccomandazioni fornite dal medico riguardo all’uso di Fiasp nel
microinfusore. Prima di usare Fiasp nel microinfusore si assicuri di aver compreso le istruzioni
sull’uso e le informazioni su qualsiasi azione da intraprendere in caso di malattia, iper o ipoglicemia o
malfunzionamento del microinfusore. Se si utilizza Fiasp da un flaconcino in un microinfusore, può
essere utilizzato per un massimo di 6 giorni.
Riempimento del microinfusore
- Fiasp non deve essere mai diluito o miscelato con altre insuline.
- Prima di inserire l’ago, lavi accuratamente con acqua e sapone le mani e la cute nel punto in cui sarà inserito l’ago per prevenire infezioni nel sito di infusione.
- Quando è inserito un nuovo serbatoio, si assicuri che non vi siano bolle d’aria sia nella siringa che nel tubo.
- Il set di infusione (tubo ed aghi) deve essere cambiato seguendo le istruzioni allegate al set di infusione.
Per avvertire appieno i benefici dell’infusione dell’insulina e per scoprire eventuali malfunzionamenti
del microinfusore, misuri la glicemia regolarmente.
Cosa fare in caso di malfunzionamento del microinfusore
Tenga sempre a portata di mano un metodo alternativo di somministrazione dell’insulina per
l’iniezione sottocutanea (ad esempio penna o siringhe) nel caso di malfunzionamento del
microinfusore.
Se usa più Fiasp di quanto deve
Se usa troppa insulina il livello di zucchero nel sangue può abbassarsi troppo (ipoglicemia), vedere i
consigli nel paragrafo 4 in ‘Livello di zucchero nel sangue troppo basso’.
Se dimentica di usare Fiasp
Se dimentica di usare l’insulina, il livello di zucchero nel sangue può aumentare troppo (iperglicemia).
Vedere paragrafo 4 in ‘Livello di zucchero nel sangue troppo alto’.
Tre semplici accorgimenti che possono aiutare ad evitare che il livello di zucchero nel sangue sia
troppo basso o troppo alto, sono:
- Portare sempre con sé siringe di scorta e un flaconcino di Fiasp di scorta.
- Portare sempre con sé qualcosa che mostri che si ha il diabete.
- Portare sempre con sé prodotti contenenti zucchero. Vedere paragrafo 4 in ‘Cosa fare se il livello di zucchero nel sangue è troppo basso’.
Se interrompe il trattamento con Fiasp
Non interrompa il trattamento con l’insulina senza averne parlato al medico. Se interrompe l’uso di
insulina possono svilupparsi un livello di zucchero nel sangue molto alto (iperglicemia grave) e
chetoacidosi (una condizione caratterizzata da troppo acido nel sangue, che può mettere in pericolo di
vita). Vedere sintomi e consigli nel paragrafo 4 in ‘Livello di zucchero nel sangue troppo alto’.
4. Possibili effetti indesiderati
Come tutti i medicinali, questo medicinale può causare effetti indesiderati sebbene non tutte le persone
li manifestino.
Un livello di zucchero nel sangue troppo basso (ipoglicemia)è molto comune con il trattamento
insulinico (può interessare più di 1 persona su 10). Può diventare molto grave. Se il livello di zucchero
nel sangue si abbassa molto può perdere conoscenza. L’ipoglicemia grave può causare danni al
cervello e mettere in pericolo di vita. Se avverte i sintomi di un basso livello di zucchero nel sangue,
intervenga immediatamenteper aumentarlo. Vedere i consigli nel paragrafo ‘Livello di zucchero nel
sangue troppo basso’ sotto riportato.
Se manifesta una grave reazione allergica(incluso uno shock anafilattico) all’insulina o ad uno
qualsiasi degli ingredienti di Fiasp (la frequenza con cui ciò si verifica non è nota), interrompa l’uso di
questo medicinale e si rivolga immediatamente al pronto soccorso.
I segni di una reazione allergica grave possono includere:
- le reazioni localizzate (eruzioni cutanee, arrossamenti e prurito) si diffondono ad altre parti dell’organismo
- improvvisamente avverte uno stato di malessere e comincia a sudare
- comincia a sentirsi male (vomito)
- ha difficoltà respiratorie
- il battito cardiaco è accelerato o avverte capogiro.
Possono verificarsi reazioni allergichecome eruzione cutanea generalizzata e gonfiore del viso.
Queste sono non comuni e possono interessare fino a 1 persona su 100. Contatti un medico se i
sintomi peggiorano o non vede miglioramenti in poche settimane.
Cambiamenti della pelle nel sito di iniezione:Se inietta l’insulina nello stesso punto, il tessuto
adiposo può assottigliarsi (lipoatrofia) o ispessirsi (lipoipertrofia) (questi sono effetti non comuni e
possono interessare meno di 1 persona su 100). I noduli sotto la pelle possono essere causati anche
dall’accumulo di una proteina denominata amiloide (amiloidosi cutanea; la frequenza con cui si
verifica non è nota). L’insulina potrebbe non funzionare bene come dovrebbe se esegue l’iniezione in
un’area con noduli, in un’area assottigliata o in un’area ispessita. Cambi il sito di iniezione a ogni
iniezione per prevenire questi cambiamenti della pelle.
Altri effetti indesiderati includono:
Comuni(possono interessare fino a 1 persona su 10)
Reazione nel sito di somministrazione: possono verificarsi reazioni localizzate nel punto in cui si
pratica l’iniezione. I segni possono includere: eruzione cutanea, arrossamento, infiammazione, livido,
irritazione, dolore e prurito. Le reazioni di solito scompaiono entro pochi giorni.
Reazioni cutanee: possono comparire segni di allergia sulla pelle, quali eczema, eruzione cutanea,
prurito, orticaria e dermatite.
Effetti generali del trattamento insulinico incluso Fiasp
- Livello di zucchero nel sangue troppo basso (ipoglicemia)(molto comune )Il livello di zucchero nel sangue può diventare troppo basso se:Beve alcool; usa troppa insulina; fa più attività fisica del solito; mangia troppo poco o salta un pasto.
Segni premonitori di un livello di zucchero nel sangue troppo basso, che possono verificarsi
all’improvviso:
mal di testa; linguaggio confuso; battito cardiaco accelerato; sudorazione fredda; pelle fredda e
pallida; sensazione di malessere; molta fame; tremore oppure sentirsi nervoso o preoccupato;
stanchezza, debolezza e sonnolenza inusuali; stato confusionale; difficoltà di concentrazione;
disturbi
visivi temporanei.
Cosa fare se il livello di zucchero nel sangue è troppo basso
- Se è coscente, tratti il basso livello di zucchero nel sangue immediatamente con 15-20 g di carboidrati ad azione rapida: mangi zollette di zucchero o uno spuntino ad alto contenuto di zucchero, come succo di frutta, caramelle o biscotti (porti sempre con sé zollette di zucchero o uno spuntino ad alto contenuto di zucchero).
- Si raccomanda di misurare i livelli di zucchero nel sangue dopo 15-20 minuti e trattare ancora se i livelli di zucchero nel sangue sono ancora meno di 4 mmol/L.
- Attenda che i segni del livello di zucchero nel sangue troppo basso siano scomparsi o che il livello di zucchero nel sangue si sia stabilizzato, quindi continui il trattamento insulinico come al solito.
Cosa devono fare gli altri se lei sviene
Dica a tutte le persone con cui trascorre del tempo che è diabetico e quali possono essere le
conseguenze, compreso il rischio di svenimento a causa di un livello di zucchero nel sangue troppo
basso.
Spieghi loro che, nel caso in cui dovesse svenire, devono:
- girarla su un fianco per evitare il soffocamento
- richiedere l’immediato intervento di un medico
- nonle devono somministrare cibo o bevande poiché questi possono soffocarla.
Può riprendere conoscenza più velocemente con un’iniezione di glucagone, che deve essere effettuata
solo da qualcuno che sa come usarlo.
- Se le viene somministrato glucagone avrà bisogno di zucchero o di uno spuntino dolce appena riprende conoscenza.
- Se non risponde all’iniezione di glucagone, dovrà essere trasportato in ospedale.
Se una ipoglicemia grave non viene trattata nel tempo, può causare un danno cerebrale, temporaneo o
duraturo, e può anche causare la morte.
Si rivolga al medico se:
- il livello di zucchero nel sangue è diventato così basso da farla svenire
- le è stata somministrata un’iniezione di glucagone
- recentemente ha avuto più episodi di livello di zucchero nel sangue troppo basso. Può essere necessario modificare la dose o gli orari delle iniezioni di insulina, l’alimentazione o l’esercizio fisico.
- Livello di zucchero nel sangue troppo alto (iperglicemia)Il livello di zucchero nel sangue può diventare troppo alto se:Mangia di più o fa esercizio fisico meno del solito; beve alcool; contrae un’infezione o la febbre; non ha usato una quantità sufficiente di insulina; continua a usare meno insulina di quella di cui ha bisogno; dimentica di usare l’insulina o interrompe l’uso di insulina.
Segni premonitori di un livello di zucchero nel sangue troppo alto, che abitualmente si verificano
gradualmente:
pelle arrossata; pelle secca; sensazione di sonnolenza o stanchezza; bocca asciutta; alito fruttato
(acetone); emissione più frequente di urina; sete; perdita di appetito;sensazione di malessere (nausea o
vomito).
Questi possono essere i segni di una condizione molto grave chiamata chetoacidosi. Si tratta di un
accumulo di acido nel sangue perché il corpo sta metabolizzando grasso invece di zucchero. Se non
trattata, può portare al coma diabetico ed eventualmente al decesso.
Cosa fare se il livello di zucchero nel sangue è troppo alto
- Misuri il livello di zucchero nel sangue.
- Usi una dose correttiva di insulina, se le è stato insegnato come fare.
- Controlli l’eventuale presenza di chetoni nelle urine.
- In presenza di chetoni, si rivolga immediatamente a un medico.
Segnalazione degli effetti indesiderati
Se manifesta un qualsiasi effetto indesiderato, compresi quelli non elencati in questo foglio, si rivolga
al medico, al farmacista o all’infermiere. Può inoltre segnalare gli effetti indesiderati direttamente
tramite il sistema nazionale di segnalazione riportato nell’ allegato V . Segnalando gli effetti
indesiderati può contribuire a fornire maggiori informazioni sulla sicurezza di questo medicinale.
5. Come conservare Fiasp
Conservi questo medicinale fuori dalla vista e dalla portata dei bambini.
Non usi questo medicinale dopo la data di scadenza che è riportata sull’etichetta e sulla scatola dopo
‘Scad.’. La data di scadenza si riferisce all’ultimo giorno di quel mese.
Prima del primo uso
Conservare in frigorifero (2°C – 8°C). Non congelare. Tenere lontano dagli elementi refrigeranti.
Tenere il flaconcino nell’imballaggio per proteggere il medicinale dalla luce.
Dopo la prima apertura o portato con sé come scorta
Può portare con sé come scorta il flaconcino e tenerlo a temperatura ambiente (a temperatura inferiore
a 30°C) o in frigorifero (2°C – 8°C) fino a 4 settimane (compreso il tempo all’interno del serbatoio del
microinfusore). Tenga sempre il flaconcino nell’imballaggio per proteggere il medicinale dalla luce.
Non getti alcun medicinale nell’acqua di scarico e nei rifiuti domestici. Chieda al farmacista come
eliminare i medicinali che non utilizza più. Questo aiuterà a proteggere l’ambiente.
6. Contenuto della confezione e altre informazioni
Cosa contiene Fiasp
- Il principio attivo è l’insulina aspart. 1 mL della soluzione contiene 100 unità di insulina aspart. Ogni flaconcino contiene 1.000 unità di insulina aspart in 10 mL di soluzione.
- Gli altri componenti sono fenolo, metacresolo, glicerolo, zinco acetato, sodio fosfato dibasico diidrato, arginina cloridrato, nicotinamide (vitamina B ), acido cloridrico (per aggiustamento del pH), sodio idrossido (per aggiustamento del pH) (vedere alla fine del paragrafo 2 in ‘Informazioni importanti su alcuni ingredienti di Fiasp’) e acqua per preparazioni iniettabili.
Descrizione dell’aspetto di Fiasp e contenuto della confezione
Fiasp si presenta come una soluzione iniettabile acquosa limpida e incolore contenuta in un
flaconcino.
Confezione da 1, 5 o una confezione multipla da 5 x (1 x 10 mL) flaconcini. È possibile che non tutte
le confezioni siano commercializzate.
Titolare dell’autorizzazione all’immissione in commercio e produttore
Novo Nordisk A/S,
Novo Allé,
DK-2880 Bagsværd, Danimarca
Altre fonti d’informazioni
Informazioni più dettagliate su questo medicinale sono disponibili sul sito web dell’Agenzia europea
dei medicinali, http://www.ema.europa.eu .
Fiasp 100 unità/mL PumpCart soluzione iniettabile in cartuccia
insulina aspart
Legga attentamente questo foglio prima di usare questo medicinale perché contiene importanti
informazioni per lei.
- Conservi questo foglio. Potrebbe aver bisogno di leggerlo di nuovo.
- Se ha qualsiasi dubbio, si rivolga al medico, al farmacista o all’infermiere.
- Questo medicinale è stato prescritto soltanto per lei. Non lo dia ad altre persone, anche se i sintomi della malattia sono uguali ai suoi, perché potrebbe essere pericoloso.
- Se si manifesta un qualsiasi effetto indesiderato, compresi quelli non elencati in questo foglio, si rivolga al medico, al farmacista o all’infermiere. Vedere paragrafo 4.
Contenuto di questo foglio
- 1. Cos’è Fiasp e a cosa serve
- 2. Cosa deve sapere prima di usare Fiasp
- 3. Come usare Fiasp
- 4. Possibili effetti indesiderati
- 5. Come conservare Fiasp
- 6. Contenuto della confezione e altre informazioni
1. Cos’è Fiasp e a cosa serve
Fiasp è un’insulina con un effetto rapido di riduzione dello zucchero nel sangue. Fiasp è una soluzione
iniettabile contenente insulina aspart ed è usato per trattare il diabete mellito negli adulti, adolescenti e
bambini di età pari o superirore a 1 anno. Il diabete è una malattia per cui il corpo non produce
insulina sufficiente per il controllo del livello di zucchero nel sangue. Il trattamento con Fiasp aiuta a
prevenire le complicanze del diabete.
Informazioni su PumpCart
La cartuccia PumpCart deve essere utilizzata con un microinfusore per insulina progettato per essere
utilizzato con questa cartuccia:
- copre il fabbisogno giornaliero totale di insulina - sia il fabbisogno insulinico durante tutto il giorno (basale) che quello durante il pasto (bolo).
- Prima di utilizzare una cartuccia PumpCart nel microinfusore, il medico o l'infermiere deve averle fornito istruzioni dettagliate.
Fabbisogno di insulina durante tutto il giorno (basale):
Quando usa Fiasp in un microinfusore, l’insulina verrà costantemente somministrata nel suo corpo.
- Questo copre il bisogno di insulina durante il giorno.
- Prima di impostare o modificare la frequenza per tutto il giorno (basale), legga attentamente il manuale del microinfusore (guida per l'utilizzatore).
- Se interrompe l’azione del microinfusore, tenga presente che l'effetto dell'insulina diminuirà gradualmente da 3 a 5 ore.
Fabbisogno di insulina durante il pasto (bolo):
- Assuma l'insulina durante i pasti fino a 2 minuti prima dell'inizio del pasto, con la possibilità di somministrarlo fino a 20 minuti dopo l'inizio del pasto (vedere sezione 3, Come usare Fiasp).
- L’effetto massimo del medicinale si avrà tra 1 e 3 ore dopo la somministrazione durante il pasto.
- L’effetto durerà per 3-5 ore.
2. Cosa deve sapere prima di usare Fiasp
Non usi Fiasp
- se è allergico all’insulina aspart o ad uno qualsiasi degli altri componenti di questo medicinale (elencati al paragrafo 6).
Avvertenze e precauzioni
Si rivolga al medico, al farmacista o all’infermiere prima di usare Fiasp. Faccia particolare attenzione
a:
- Basso livello di zucchero nel sangue (ipoglicemia) - se il livello di zucchero nel sangue è troppo basso, segua le indicazioni per la glicemia bassa nel paragrafo 4 ‘Possibili effetti indesiderati’. Fiasp inizia a ridurre lo zucchero nel sangue più velocemente rispetto ad altre insuline ad azione rapida. L’eventuale ipoglicemia può manifestarsi più precocemente dopo un’iniezione di Fiasp.
- Alto livello di zucchero nel sangue (iperglicemia) - se il livello di zucchero nel sangue è troppo alto, segua le indicazioni per la glicemia alta nel paragrafo 4 ‘Possibili effetti indesiderati’.
- Trasferimento da altri medicinali insulinici - il medico potrebbe aver bisogno di consigliarla sulla dose di insulina.
- Se il suo trattamento insulinico è in combinazione con pioglitazone (medicinale antidiabetico orale usato per trattare il diabete di tipo 2) - Informi il medico il prima possibile se manifesta segni di insufficienza cardiaca come insolita mancanza di respiro o rapido aumento di peso o gonfiore localizzato causato da ritenzione di liquidi (edema).
- Disturbo agli occhi - il miglioramento rapido nel controllo della glicemia può portare ad un temporaneo peggioramento dei disturbi oculari come la retinopatia diabetica.
- Dolore dovuto a danno di un nervo - se il suo livello di zucchero nel sangue migliora molto rapidamente, può manifestare dolore legato ai nervi, che generalmente è temporaneo.
- Gonfiore intorno alle articolazioni - all’inizio dell’uso del medicinale, l’organismo può ritenere più acqua di quanto dovrebbe. Questo effetto causa gonfiore intorno alle caviglie e ad altre articolazioni. In genere dura solo poco tempo.
- Si assicuri di utilizzare il giusto tipo di insulina: controlli sempre l'etichetta dell'insulina prima di ogni iniezione per evitare scambi accidentali tra i prodotti insulinici.
- Il trattamento con insulina può indurre l'organismo a produrre anticorpi contro l'insulina (sostanze che agiscono contro l'insulina). Tuttavia, solo molto raramente, ciò richiederà una modifica della dose di insulina.
Se ha problemi di vista, vedere il paragrafo 3 ‘Come usare Fiasp’.
Alcune condizioni e attività possono influire sul fabbisogno di insulina. Si rivolga al medico:
- se ha problemi ai reni, al fegato o alle ghiandole surrenali, ipofisaria o tiroidea
- se fa più attività fisica del solito o se desidera cambiare la sua alimentazione abituale, perché ciò può influire sul suo livello di zucchero nel sangue
- se si ammala, continui a usare l’insulina e si rivolga al medico.
- Se si sta andando all'estero, viaggiare attraverso fusi orari diversi può influenzare il fabbisogno di insulina e la tempistica delle iniezioni.
Quando si utilizza Fiasp, si raccomanda vivamente di registrare il nome e il numero di lotto di
ciascuna confezione al fine di mantenere un registro dei lotti utilizzati.
Fiasp PumpCart deve essere utilizzato solo con i seguenti microinfusori di insulina: i
microinfusori per insulina Accu Chek Insight e YpsoPump. Non deve essere usato con altri
microinfusori, poiché ciò potrebbe darle una dose sbagliata di insulina e può portare a livelli di
zucchero nel sangue troppo alti o troppo bassi.
Cambiamenti della pelle nel sito di iniezione
Il sito di iniezione deve essere ruotato per aiutare a prevenire cambiamenti nel tessuto adiposo sotto la
pelle, come ispessimento della pelle, assottigliamento della pelle o la comparsa di noduli sotto la pelle.
L'insulina potrebbe non funzionare molto bene se esegue l’iniezione in un'area con noduli, in un’area
assottigliata o in un’area ispessita (vedere paragrafo 3 ‘Come usare Fiasp’). Informi il medico se nota
cambiamenti della pelle nel sito di iniezione. Se attualmente esegue l’iniezione in una di queste aree
interessate, si rivolga al medico prima di iniziare a praticare l’iniezione in un’altra area. Il medico
potrebbe invitarla a controllare più attentamente la glicemia e a regolare la dose di insulina o degli altri
medicinali antidiabetici.
Bambini e adolescenti
Questo medicinale non è raccomandato per l’uso nei bambini di età inferiore a 1 anno.
Altri medicinali e Fiasp
Informi il medico o il farmacista se sta usando, ha recentemente usato o può usare qualsiasi altro
medicinale. Alcuni medicinali influenzano il livello di zucchero nel sangue; questo potrebbe
significare la necessità di un cambiamento della dose di insulina.
Di seguito sono elencati i medicinali più comuni che possono influire sul trattamento insulinico.
Il livello di zucchero nel sangue può abbassarsi (ipoglicemia), se usa:
- altri medicinali per il diabete (orali e iniettabili)
- antibiotici sulfamidici - (usati per trattare le infezioni)
- steroidi anabolizzanti (ad esempio il testosterone)
- beta-bloccanti (usati per trattare la pressione sanguigna alta o l’angina)
- salicilati (usati per alleviare il dolore e abbassare la febbre)
- inibitori delle monoaminossidasi (IMAO) (usati per trattare la depressione)
- inibitori dell’enzima convertitore dell’angiotensina (ACE) (per alcune patologie cardiache o per pressione sanguigna alta).
Il livello di zucchero nel sangue può aumentare (iperglicemia), se usa:
- danazolo (medicinale che agisce sull'ovulazione)
- contraccettivi orali (pillole per il controllo delle nascite)
- ormoni tiroidei (per i problemi della tiroide)
- ormone della crescita (per il deficit di ormone della crescita)
- glucocorticoidi (come il ‘cortisone’per l’infiammazione)
- simpaticomimetici (come epinefrina (adrenalina), salbutamolo, terbutalina per l’asma)
- tiazidi (per la pressione sanguigna alta o l’eccessiva ritenzione idrica).
Octreotide e lanreotide - usati per il trattamento di una malattia rara caratterizzata da un’eccessiva
produzione di ormone della crescita (acromegalia). Possono aumentare o diminuire il suo livello di
zucchero nel sangue.
Se una qualsiasi di queste situazioni la riguarda (o se non ne è sicuro), si rivolga al medico o al
farmacista.
Fiasp con alcol
Se assume alcol, il fabbisogno di insulina può cambiare poiché il livello di zucchero nel sangue può
aumentare o diminuire. Deve pertanto controllare il livello di zucchero nel sangue con frequenza
maggiore a quella abituale.
Gravidanza e allattamento
Se è in corso una gravidanza, se sospetta o sta pianificando una gravidanza o se sta allattando con latte
materno chieda consiglio al medico prima di usare questo medicinale. Questo medicinale può essere
utilizzato durante la gravidanza, anche se può essere necessario aggiustare la sua dose di insulina
durante la gravidanza e dopo il parto. La quantità di insulina di cui hai bisogno di solito diminuisce
durante i primi 3 mesi di gravidanza e aumenta per i restanti 6 mesi.
Durante la gravidanza è necessario controllare accuratamente il diabete ed è particolarmente
importante per la salute del bambino prevenire il livello di zucchero nel sangue troppo basso
(ipoglicemia). Dopo aver avuto il bambino, il fabbisogno di insulina tornerà probabilmente a quanto
aveva bisogno prima della gravidanza.
Non ci sono restrizioni al trattamento con Fiasp durante l’allattamento.
Guida di veicoli e utilizzo di macchinari
Un livello di zucchero nel sangue troppo basso può influire sulla capacità di guidare o utilizzare
utensili o macchinari. Se il livello di zucchero nel sangue è troppo basso, la capacità di concentrazione
o di reazione può essere condizionata. Ciò può mettere in pericolo se stesso o gli altri. Chieda al
medico se può guidare se:
- il livello di zucchero nel sangue diventa spesso troppo basso
- ha difficoltà a riconoscere i segni di un livello di zucchero nel sangue troppo basso.
Informazioni importanti su alcuni ingredienti di Fiasp
Questo medicinale contiene meno di 1 mmol di sodio (23 mg) per dose, cioè è essenzialmente ‘senza
sodio’.
3. Come usare Fiasp
Se è non vedente o ha gravi problemi alla vista e non può leggere lo schermo del microinfusore, non
usi il microinfusore senza aiuto. Si faccia aiutare da una persona con una buona vista, che è addestrata
ad usare il microinfusore.
Dose e quando usare Fiasp
Usi sempre l'insulina e aggiusti le dosi durante tutto il giorno (basale) e durante il pasto (bolo)
esattamente come le ha detto il medico. Se ha dubbi consulti il medico, l’infermiere o il farmacista.
- Regoli l'insulina durante il pasto (bolo) in base alla misurazione della glicemia e all'assunzione di cibo.
Adulti:
Le dosi di Fiasp ai pasti devono essere iniettate subito prima (0-2 minuti) dell’inizio del pasto, con la
possibilità di iniettarlo fino a 20 minuti dopo l’inizio del pasto.
Bambini:
Le dosi di Fiasp ai pasti devono essere iniettate subito prima (0-2 minuti) dell'inizio del pasto, con la
possibilità di iniettarlo fino a 20 minuti dopo l'inizio del pasto, quando vi è incertezza che il bambino
mangerà. Chieda consiglio al medico in queste situazioni.
Se desidera modificare la dieta abituale, consulti prima il medico, il farmacista o l'infermiere poiché
un cambiamento nella dieta può alterare la necessità di insulina.
Quando utilizza altri medicinali, si rivolga al medico se il trattamento deve essere modificato.
Uso nei pazienti anziani (65 anni o oltre)
Questo medicinale può essere usato nei pazienti anziani. Parli con il medico dei cambiamenti della
dose.
Se ha problemi ai reni o al fegato
Se ha problemi ai reni o al fegato può dover controllare più frequentemente il livello di zucchero nel
sangue. Parli con il medico dei cambiamenti della dose.
Iniezione di Fiasp
Questo medicinale è adatto solo per iniezione sotto la pelle (iniezione sottocutanea). Utilizzi solo un
microinfusore progettato per essere utilizzato con questa cartuccia.
- Prima di usare le cartuccia PumpCart nel microinfusore, il medico o l’infermiere le devono fornire istruzioni dettagliate.
- Parli con il medico se deve iniettarsi l’insulina con altra modalità.
Dove iniettare
- Generalmente inietterà l’insulina nella parte anteriore della vita (addome).Tuttavia se consigliato dal medico potrà iniettare l’insulina nella parte superiore delle braccia.
- Non inietti il medicinale in una vena o in un muscolo.
- Quando cambia il set di infusione (tubo e ago), si assicuri di cambiare il punto in cui si inserisce l'ago. Ciò può ridurre il rischio di sviluppare cambiamenti sotto la pelle (vedere il paragrafo 4 "Possibili effetti collaterali").
Non usi Fiasp
- se la cartuccia o il dispositivo contenete la cartuccia viene fatto cadere, viene danneggiato o viene schiacciato. Lo restituisca al fornitore.
- se la cartuccia non è stata conservata correttamente (vedere paragrafo 5 ‘Come conservare Fiasp’).
- se l’insulina non appare limpida (ad esempio è opaca) e incolore.
Come iniettare Fiasp
- Legga e segua il manuale del microinfusore (guida per l'utilizzatore) fornito con il microinfusore per insulina.
- Si accerti di utilizzare un set per infusione (tubo e ago) adatto al proprio microinfusore.
- Controlli il nome e il dosaggio sull’etichetta della cartuccia (Pumpcart) per essere sicuro che si tratti di Fiasp.
- Il set per infusione (tubo e ago) e la cartuccia PumpCart non devono essere condivisi.
- La sostituzione del set per infusione (tubo e ago) deve essere eseguita secondo le istruzioni presenti nelle informazioni sul prodotto fornite con il set per infusione.
Cosa fare in caso di guasto del microinfusore
Deve sempre disporre di un metodo di somministrazione alternativo dell'insulina disponibile per
l'iniezione sotto la pelle (ad esempio una penna per iniezione o delle siringhe) nel caso in cui il
microinfusore non funzioni.
Se usa più Fiasp di quanto deve
Se usa troppa insulina il livello di zucchero nel sangue può abbassarsi troppo (ipoglicemia), vedere i
consigli nel paragrafo 4 in ‘Livello di zucchero nel sangue troppo basso’.
Se dimentica di usare Fiasp
Se dimentica di usare l’insulina, il livello di zucchero nel sangue può aumentare troppo (iperglicemia).
Vedere paragrafo 4 in ‘Livello di zucchero nel sangue troppo alto’.
Tre semplici accorgimenti che possono aiutare ad evitare che il livello di zucchero nel sangue sia
troppo basso o troppo alto, sono:
- Portare sempre con sé cartucce di Fiasp di scorta.
- Portare sempre con sé qualcosa che mostri che si ha il diabete.
- Portare sempre con sé prodotti contenenti zucchero. Vedere paragrafo 4 in ‘Cosa fare se il livello di zucchero nel sangue è troppo basso’.
Se interrompe il trattamento con Fiasp
Non interrompa il trattamento con l’insulina senza averne parlato al medico. Se interrompe l’uso di
insulina possono svilupparsi un livello di zucchero nel sangue molto alto (iperglicemia grave) e
chetoacidosi (una condizione caratterizzata da troppo acido nel sangue, che può mettere in pericolo di
vita). Vedere sintomi e consigli nel paragrafo 4 in ‘Livello di zucchero nel sangue troppo alto’.
4. Possibili effetti indesiderati
Come tutti i medicinali, questo medicinale può causare effetti indesiderati sebbene non tutte le persone
li manifestino.
Un livello di zucchero nel sangue troppo basso (ipoglicemia)è molto comune con il trattamento
insulinico (può interessare più di 1 persona su 10). Può diventare molto grave. Se il livello di zucchero
nel sangue si abbassa molto può perdere conoscenza. L’ipoglicemia grave può causare danni al
cervello e mettere in pericolo di vita. Se avverte i sintomi di un basso livello di zucchero nel sangue,
intervenga immediatamenteper aumentarlo. Vedere i consigli nel paragrafo ‘Livello di zucchero nel
sangue troppo basso’ sotto riportato.
Se manifesta una grave reazione allergica(incluso uno shock anafilattico) all’insulina o ad uno
qualsiasi degli ingredienti di Fiasp (la frequenza con cui ciò si verifica non è nota), interrompa l’uso di
questo medicinale e si rivolga immediatamente al pronto soccorso.
I segni di una reazione allergica grave possono includere:
- le reazioni localizzate (eruzioni cutanee, arrossamenti e prurito) si diffondono ad altre parti dell’organismo
- improvvisamente avverte uno stato di malessere e comincia a sudare
- comincia a sentirsi male (vomito)
- ha difficoltà respiratorie
- ha il battito cardiaco accelerato o avverte capogiro.
Possono verificarsi reazioni allergichecome eruzione cutanea generalizzata e gonfiore del viso.
Queste sono non comuni e possono interessare fino a 1 persona su 100. Contatti un medico se i
sintomi peggiorano o non vede miglioramenti in poche settimane.
Cambiamenti della pelle nel sito di iniezione:Se inietta l’insulina nello stesso punto, il tessuto
adiposo può assottigliarsi (lipoatrofia) o ispessirsi (lipoipertrofia) (questi sono effetti non comuni e
possono interessare meno di 1 persona su 100). I noduli sotto la pelle possono essere causati anche
dall’accumulo di una proteina denominata amiloide (amiloidosi cutanea; la frequenza con cui si
verifica non è nota). L’insulina potrebbe non funzionare bene come dovrebbe se esegue l’iniezione in
un’area con noduli, in un’area assottigliata o in un’area ispessita. Cambi il sito di iniezione a ogni
iniezione per prevenire questi cambiamenti della pelle.
Altri effetti indesiderati includono:
Comuni(possono interessare fino a 1 persona su 10)
Reazione nel sito di somministrazione: possono verificarsi reazioni localizzate nel punto in cui si
pratica l’iniezione. I segni possono includere: eruzione cutanea, arrossamento, infiammazione, livido,
irritazione, dolore e prurito. Le reazioni di solito scompaiono entro pochi giorni.
Reazioni cutanee: possono comparire segni di allergia sulla pelle, quali eczema, eruzione cutanea,
prurito, orticaria e dermatite.
Effetti generali del trattamento insulinico incluso Fiasp
- Livello di zucchero nel sangue troppo basso (ipoglicemia)(molto comune) Il livello di zucchero nel sangue può diventare troppo basso se:Beve alcool; usa troppa insulina; fa più attività fisica del solito; mangia troppo poco o salta un pasto.
Segni premonitori di un livello di zucchero nel sangue troppo basso, che possono verificarsi
all’improvviso:
mal di testa; linguaggio confuso; battito cardiaco accelerato; sudorazione fredda; pelle fredda e
pallida; sensazione di malessere; molta fame; tremore oppure sentirsi nervoso o preoccupato;
stanchezza, debolezza e sonnolenza inusuali; stato confusionale; difficoltà di concentrazione
; disturbi visivi temporanei.
Cosa fare se il livello di zucchero nel sangue è troppo basso
- Se è coscente, tratti il basso livello di zucchero nel sangue immediatamente con 15-20 g di carboidrati ad azione rapida: mangi zollette di zucchero o uno spuntino ad alto contenuto di zucchero, come succo di frutta, caramelle o biscotti (porti sempre con sé zollette di zucchero o uno spuntino ad alto contenuto di zucchero, se necessario) e regoli la somministrazione di insulina o arresti il microinfusore.
- Si raccomanda di misurare i livelli di zucchero nel sangue dopo 15-20 minuti e trattare ancora se i livelli di zucchero nel sangue sono ancora meno di 4 mmol/L.
- Attenda che i segni del livello di zucchero nel sangue troppo basso siano scomparsi o che il livello di zucchero nel sangue si sia stabilizzato, quindi continui il trattamento insulinico come al solito.
Cosa devono fare gli altri se lei sviene
Dica a tutte le persone con cui trascorre del tempo che è diabetico e quali possono essere le
conseguenze, compreso il rischio di svenimento a causa di un livello di zucchero nel sangue troppo
basso.
Spieghi loro che, nel caso in cui dovesse svenire, devono:
- girarla su un fianco per evitare il soffocamento
- richiedere l’immediato intervento di un medico
- nonle devono somministrare cibo o bevande poiché questi possono soffocarla.
Può riprendere conoscenza più velocemente con un’iniezione di glucagone, che deve essere effettuata
solo da qualcuno che sa come usarlo.
- Se le viene somministrato glucagone avrà bisogno di zucchero o di uno spuntino dolce appena riprende conoscenza.
- Se non risponde all’iniezione di glucagone, dovrà essere trasportato in ospedale.
Se una ipoglicemia grave non viene trattata nel tempo, può causare un danno cerebrale, temporaneo o
duraturo, e può anche causare la morte.
Si rivolga al medico se:
- il livello di zucchero nel sangue è diventato così basso da farla svenire
- le è stata somministrata un’iniezione di glucagone
- recentemente ha avuto più episodi di livello di zucchero nel sangue troppo basso. Può essere necessario modificare la dose o gli orari delle iniezioni di insulina, l’alimentazione o l’esercizio fisico.
- Livello di zucchero nel sangue troppo alto (iperglicemia)Il livello di zucchero nel sangue può diventare troppo alto se:Mangia di più o fa esercizio fisico meno del solito; beve alcool; contrae un’infezione o la febbre; non ha usato una quantità sufficiente di insulina; continua a usare meno insulina di quella di cui ha bisogno; dimentica di usare l’insulina o interrompe l’uso di insulina.
Segni premonitori di un livello di zucchero nel sangue troppo alto, che abitualmente si verificano
gradualmente:
pelle arrossata; pelle secca; sensazione di sonnolenza o stanchezza; bocca asciutta; alito fruttato
(acetone); emissione più frequente di urina; sete; perdita di appetito; sensazione di malessere (nausea o
vomito).
Questi possono essere i segni di una condizione molto grave chiamata chetoacidosi. Si tratta di un
accumulo di acido nel sangue perché il corpo sta metabolizzando grasso invece di zucchero. Se non
trattata, può portare al coma diabetico ed eventualmente al decesso.
Cosa fare se il livello di zucchero nel sangue è troppo alto
- Misuri il livello di zucchero nel sangue.
- Usi una dose correttiva di insulina, se le è stato insegnato come fare.
- Controlli l’eventuale presenza di chetoni nelle urine.
- In presenza di chetoni, si rivolga immediatamente a un medico.
Segnalazione degli effetti indesiderati
Se manifesta un qualsiasi effetto indesiderato, compresi quelli non elencati in questo foglio, si rivolga
al medico, al farmacista o all’infermiere. Può inoltre segnalare gli effetti indesiderati direttamente
tramite il sistema nazionale di segnalazione riportato nell’ allegato V . Segnalando gli effetti
indesiderati può contribuire a fornire maggiori informazioni sulla sicurezza di questo medicinale.
5. Come conservare Fiasp
Conservi questo medicinale fuori dalla vista e dalla portata dei bambini.
Non usi questo medicinale dopo la data di scadenza che è riportata sull’etichetta e sulla scatola dopo
‘Scad.’. La data di scadenza si riferisce all’ultimo giorno di quel mese.
Prima del primo uso:
Conservare in frigorifero (2°C – 8°C). Non congelare. Tenere lontano dagli elementi refrigeranti.
Tenere la cartuccia nell’imballaggio per proteggere il medicinale dalla luce.
Dopo la prima apertura o portato con sé come scorta
- Non refrigerare durante l’uso.
- Può conservare la cartuccia (PumpCart) a temperatura ambiente (non al di sopra di 30°C) fino a 2 settimane.
- Successivamente, può essere utilizzata per un massimo di 7 giorni a una temperatura inferiore a 37 ° C in un microinfusore progettato per essere utilizzato con questa cartuccia.
- Conservare la cartuccia PumpCart nella confezione fino al momento dell'uso per proteggerla da eventuali danni. Proteggere sempre la cartuccia dalla luce durante l'uso.
Non getti alcun medicinale nell’acqua di scarico e nei rifiuti domestici. Chieda al farmacista come
eliminare i medicinali che non utilizza più. Questo aiuterà a proteggere l’ambiente.
6. Contenuto della confezione e altre informazioni
Cosa contiene Fiasp
- Il principio attivo è l’insulina aspart. 1 mL della soluzione contiene 100 unità di insulina aspart. Ogni cartuccia contiene 160 unità di insulina aspart in 1,6 mL di soluzione.
- Gli altri componenti sono fenolo, metacresolo, glicerolo, zinco acetato, sodio fosfato dibasico diidrato, arginina cloridrato, nicotinamide (vitamina B ), acido cloridrico (per aggiustamento del pH), sodio idrossido (per aggiustamento del pH) (vedere alla fine del paragrafo 2 in ‘Informazioni importanti su alcuni ingredienti di Fiasp’) e acqua per preparazioni iniettabili.
Descrizione dell’aspetto di Fiasp e contenuto della confezione
Fiasp si presenta come una soluzione iniettabile acquosa, limpida e incolore contenuta in una
cartuccia.
Confezione da 5 o una confezione multipla da 25 (5 confezioni da 5) cartucce da 1,6 mL. È possibile
che non tutte le confezioni siano commercializzate.
Titolare dell’autorizzazione all’immissione in commercio e produttore
Novo Nordisk A/S,
Novo Allé,
DK-2880 Bagsværd, Danimarca
Altre fonti d’informazioni
Informazioni più dettagliate su questo medicinale sono disponibili sul sito web dell’Agenzia europea
dei medicinali, http://www.ema.europa.eu .
Istruzioni su come usare Fiasp PumpCart cartuccia pre-riempita
Fiasp PumpCart deve essere usata solo con un microinfusore progettato per essere utilizzato con
questa cartuccia,come i microinfusori Accu-Chek Insight e YpsoPump.
- Non deve essere usata con altri dispositivi non progettati per la cartuccia PumpCart.
- Questo perché può causare un dosaggio errato dell'insulina e portare ad alti livelli di zucchero nel sangue (iperglicemia) o bassi livelli di zucchero nel sangue (ipoglicemia).
Legga attentamente le istruzioni che seguonoprima di usare la cartuccia PumpCart.
Legga anche il manuale di istruzioni del microinfusore (guida per l’utilizzatore)fornito con il
microinfusore.
- La cartuccia PumpCart è pronta per essere usata direttamente con il microinfusore.
- La cartuccia PumpCart contiene 1.6 ml di soluzione di insulina aspart, equivalenti a 160 unità.
- Questo medicinale non deve mai essere miscelato con altri medicinali.
- Non riempa nuovamente la cartuccia PumpCart. Quando è vuota, deve essere gettata.
- Si assicuri di avere sempre una cartuccia PumpCart disponibile come scorta.
- La cartuccia PumpCart non deve essere usata in una penna per l’insulina, perché ciò può comportare un dosaggio errato.
- La cartuccia PumpCart deve essere protetta da un eccessivo calore e dalla luce durante la conservazione e l’uso.
- La cartuccia PumCart deve essere tenuta fuori dalla portata degli altri, specialmente dei bambini.
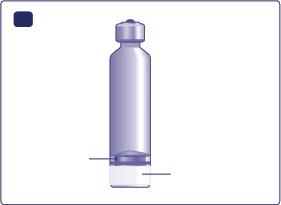
- 1. Prima di inserire la cartuccia PumpCart nel microinfusore
- Porti la cartuccia PumpCart a temperatura ambiente.
- Estragga la cartuccia PumpCart dalla sua confezione.
- Controlli l’etichetta per assicurarsi che sia una cartuccia Fiasp PumpCart.
- Controlli la data di scadenza sull’etichetta e sulla confezione esterna.
- Controlli sempre che la cartuccia PumpCart appaia come deve (figura A). Non la usi,se nota danneggiamenti o perdite o se lo stantuffo è spostato, rendendo la parte inferiore dello stantuffo visibile oltre la banda bianca. Ciò può causare la perdita di insulina. Nella figura A la parte
inferiore dello stantuffo è nascosta dietro la banda bianca come deve essere. Se sospetta che la
cartuccia PumpCart è danneggiata, la riporti al suo fornitore.
- Controlli che l’insulina contenuta nella cartuccia PumpCart sia limpida e incolore. Se l’insulina appare opaca, non usi la cartuccia PumpCart. La cartuccia può contenere una piccola quantità d'aria sotto forma di piccole bolle.
2. Inserimento di una nuova cartuccia Fiasp PumpCart all’interno del microinfusore
- Segua le istruzioni nel manuale di istruzioni del microinfusore fornito con il microinfusore per inserire una nuova cartuccia PumpCart nel microinfusore.
- Inserisca una cartuccia PumpCart nell’alloggiamento della cartuccia del microinfusore. Lo stantuffo va inserito per primo.
- Connetta il set di infusione con la cartuccia PumpCart riposizionando l’adattatore sul microinfusore.
- Segua le istruzioni nel manuale di istruzioni del microinfusore per continuare ad usare il miscroinfusore.
3. Rimozione di una cartuccia Fiasp PumpCart vuota dal microinfusore
- Segua le istruzioni nel manuale di istruzioni del microinfusore per togliere una cartuccia PumpCart vuota dal microinfusore.
- Rimuova la cartuccia PumpCart vuota dall’adattatore del set di infusione.
- Getti la cartuccia PumpCart vuota e il set di infusione usato come indicato dal medico o dall’infermiere.
- Segua i punti descritti nel paragrafo 1 e 2 per la preparazione e l’inserimento di una nuova cartuccia PumpCart nel microinfusore.
-
- Paese di registrazione
- Forma farmaceuticaSoluzione iniettabile, 100 U/ML
- Codice ATCA10AB05
- Principio attivo
- Prescrizione richiestaSì
- Produttore
- Queste informazioni sono solo a scopo informativo e non costituiscono un parere medico. Consulta sempre un medico prima di assumere qualsiasi medicinale. Oladoctor non è responsabile delle decisioni mediche basate su questo contenuto.
- Alternative a FIASPForma farmaceutica: Soluzione iniettabile, 100 U/MLPrincipio attivo: insulin aspartProduttore: SANOFI WINTHROP INDUSTRIEPrescrizione richiestaForma farmaceutica: Soluzione iniettabile, 100 U / MLPrincipio attivo: insulin aspartProduttore: BIOSIMILAR COLLABORATIONS IRELAND LIMITEDPrescrizione richiestaForma farmaceutica: Soluzione iniettabile, 100 U/MLPrincipio attivo: insulin aspartProduttore: NOVO NORDISK A/SPrescrizione richiesta
Medici online per FIASP
Valutazione del dosaggio, effetti indesiderati, interazioni, controindicazioni e rinnovo della prescrizione di FIASP — soggetto a valutazione medica e alle normative locali.
Ottieni una ricetta per FIASP online
Compila un modulo di 2 minuti
Raccontaci i tuoi sintomi, la tua storia clinica e il medicinale che stai richiedendo.
Scegli un medico o lascia che lo assegniamo noi
Scegli uno specialista o ti abbineremo al primo medico disponibile.
Il medico esamina il tuo caso
Di solito entro 30 minuti. Potrebbe farti domande aggiuntive via chat.
Ritira la ricetta in qualsiasi farmacia
Ricetta elettronica inviata alla tua email — valida in tutta la Spagna.
Domande frequenti

Rimani aggiornato su Oladoctor
Novità su nuovi servizi, aggiornamenti del prodotto e contenuti utili per i pazienti.