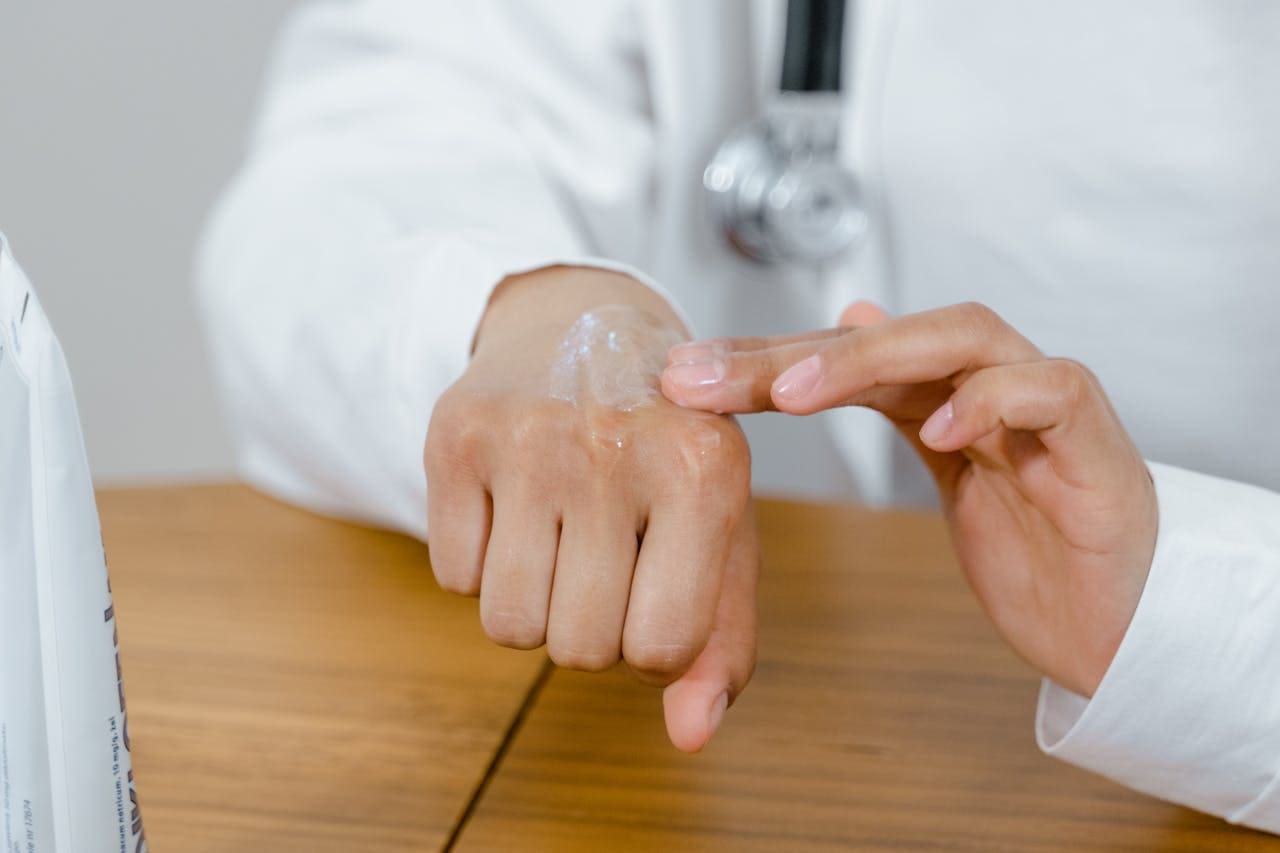
Trattamento online per dermatite, eczema ed eruzioni cutanee
Allevia prurito, arrossamento e riacutizzazioni con una visita online. Consulta un dermatologo (o un medico di base) su Oladoctor, ricevi un piano di cura personalizzato e — quando clinicamente indicato — una e-prescrizione per terapie topiche.
 Specialisti disponibili online (dermatologi e medici di base)
Specialisti disponibili online (dermatologi e medici di base)  Condividi foto chiare per una valutazione dermatologica più rapida
Condividi foto chiare per una valutazione dermatologica più rapida  Le opzioni di trattamento possono includere emollienti, corticosteroidi topici o inibitori della calcineurina
Le opzioni di trattamento possono includere emollienti, corticosteroidi topici o inibitori della calcineurina  E-prescrizione rilasciata quando appropriato, utilizzabile presso la tua farmacia locale
E-prescrizione rilasciata quando appropriato, utilizzabile presso la tua farmacia locale 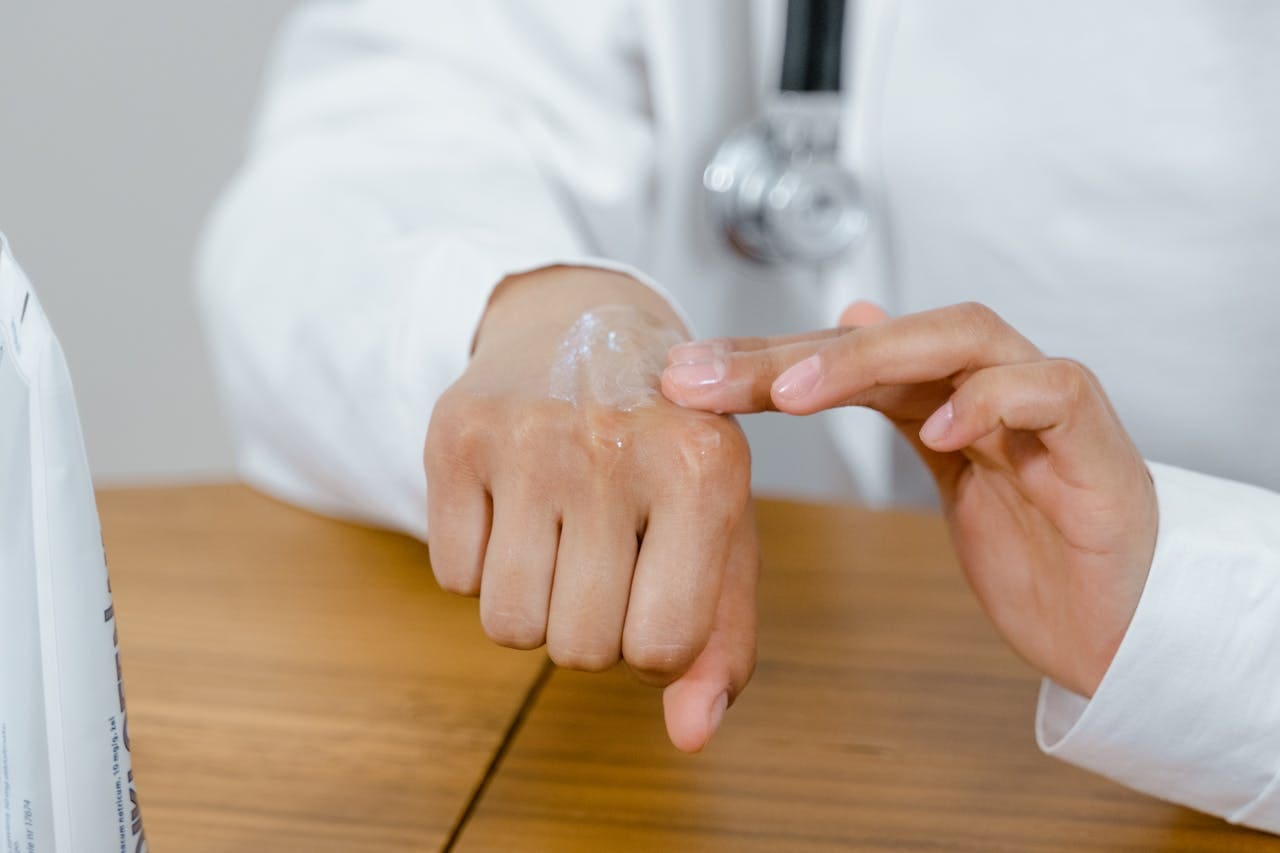
Come funziona il trattamento online della dermatite
Dalla prenotazione a un piano personalizzato in un’unica videoconsulenza.

Nota: se compaiono arrossamenti che si diffondono rapidamente, pus, febbre alta, dolore intenso, coinvolgimento degli occhi o gonfiore di labbra/viso, rivolgiti urgentemente a cure mediche in presenza.
Dermatologi e medici di base per dermatite, eczema ed eruzioni cutanee
Prenota una consulenza video per dermatite atopica/da contatto o eruzioni cutanee di origine non chiara. I medici su Oladoctor offrono piani di cura personalizzati e, quando appropriato, e-prescrizioni.
Dermatite ed eczema: sintomi, fattori scatenanti e guida al trattamento
Guida basata sulle evidenze a dermatite, eczema ed eruzioni cutanee: sintomi e tipologie, cause e trigger comuni, trattamenti comprovati (emollienti, corticosteroidi topici, inibitori della calcineurina), patch test, sicurezza e prevenzione.
Dermatite, eczema o “rash”: qual è la differenza?
- Dermatite atopica: chiazze molto pruriginose e secche nelle pieghe di gomiti e ginocchia, su collo o mani; andamento recidivante.
- Dermatite da contatto: irritazione o allergia a saponi, profumi, nichel, tinture per capelli; compare dove la pelle è entrata in contatto con il trigger.
- Dermatite seborroica: arrossamento e fine desquamazione su cuoio capelluto, sopracciglia e lati del naso (“forfora” sul cuoio capelluto).
- Eczema nummulare (discoide): placche pruriginose a forma di moneta su arti o tronco.
Indizi che aiutano a distinguerle
La sede, i margini e la desquamazione sono importanti: fissurazioni delle mani in chi lava spesso suggeriscono dermatite irritativa da contatto; prurito simmetrico nelle pieghe favorisce la dermatite atopica; arrossamento desquamante di cuoio capelluto e sopracciglia è tipico della dermatite seborroica. I “mimetismi” includono psoriasi, infezioni fungine (tinea), scabbia e orticaria: una buona anamnesi e foto chiare aiutano il clinico a orientarsi.
Come prepararsi a una valutazione dermatologica online
Approfondimenti (autorevoli, facoltativi):
Trigger quotidiani e routine di cura per ridurre le riacutizzazioni
Idrata come fosse una terapia. Gli emollienti riparano la barriera e riducono il prurito. Applicali generosamente 2–3 volte/die e entro 3 minuti dal bagno (“soak & seal”). Molti adulti tollerano bene urea 5–10% o creme con ceramidi; lozioni leggere per climi umidi, unguenti più densi per pelle molto secca.
Bagno e abbigliamento. Docce tiepide e brevi; evita acqua calda e sfregamenti vigorosi (tampona per asciugare). Evita tonici alcolici ed esfolianti aggressivi. Preferisci strati di cotone alla lana; lava i capi nuovi prima di indossarli.
Quando è allergia, non solo secchezza. Se il disegno coincide con il punto di contatto (cinturino, orecchini, tinta per capelli, cosmetici specifici) o le riacutizzazioni persistono nonostante una buona emollienza, considera una dermatite allergica da contatto. Chiedi dei patch test per allergeni comuni (nichel, miscele di profumi, conservanti); in Europa la dermatologia territoriale li utilizza per confermare e personalizzare l’evitamento. PCDS: Linee guida cliniche (dermatite da contatto & patch test).
Sonno e controllo del prurito. Tieni le unghie corte, rinfresca la stanza e prova impacchi freddi brevi sulle placche calde prima dell’emolliente. Gli antistaminici non sedativi aiutano soprattutto se c’è orticaria; per il prurito dell’eczema funzionano meglio riparazione della barriera e antinfiammatori topici.
Scala terapeutica: dagli emollienti alle creme su prescrizione
Opzioni tipiche che il clinico può considerare:
- Bassa potenza (viso/pieghe, cicli brevi): idrocortisone 1% crema; pimecrolimus 1% (Elidel®) o tacrolimus 0,03% (Protopic®) come alternative senza steroidi.
- Potenza moderata (tronco/arti, a tempo): idrocortisone butirrato 0,1%, aceponato di metilprednisolone 0,1% (Lexxema®), mometasone furoato 0,1% (Elocon®), betametasone valerato 0,1% (es. Alergical®/Betnovate®).
- Molto potente (brevi “burst” focali; non su viso/pieghe): clobetasolo propionato 0,05%.
- Steroid-sparing per sedi delicate/mantenimento: tacrolimus 0,1%/0,03% (Protopic®), pimecrolimus 1% (Elidel®).
Come sono strutturati i cicli
Un trattamento breve per la riacutizzazione (spesso 5–7 giorni per opzioni potenti) è seguito da “step-down” — riducendo potenza o frequenza — invece di sospendere bruscamente. Molti pazienti traggono beneficio dall’uso “proattivo” due volte a settimana nelle aree a rischio di recidiva (spesso con un inibitore della calcineurina) per ridurre il numero di flare. Il clinico personalizza durata, potenza e sedi in base a età, tipo di pelle e linee prescrittive locali.
Nota di sicurezza (in breve)
Gli steroidi potenti sono a tempo e sito-specifici; evita l’uso continuativo su viso/pieghe. Gli inibitori della calcineurina possono dare bruciore iniziale ma sono sicuri per sedi delicate e mantenimento prolungato. Il medico decide cosa è appropriato per te e per le regole del tuo Paese.
Uso sicuro delle terapie topiche (per risolvere i flare senza effetti indesiderati)
Dosaggio con la regola dell’unità falange (FTU) invece di “uno strato sottile”: una FTU adulta (dalla punta del dito alla prima piega) copre circa due palmi adulti. Le FTU aiutano a usare abbastanza farmaco senza eccedere.
Tratta i flare per tempi limitati (spesso 5–7 giorni con preparazioni più forti), poi scala — riduci potenza o frequenza — anziché interrompere di colpo. Se le stesse aree recidivano, un piano proattivo (es. due volte a settimana) può ridurre la frequenza dei flare.
Applica su pelle pulita e asciutta, mantieni la skincare senza profumo ed evita l’occlusione (bendaggi/film) salvo diversa indicazione. Non usare steroidi potenti su palpebre o pieghe profonde. Lascia un breve intervallo se applichi anche emollienti.
Se non c’è miglioramento dopo 7–10 giorni, o compaiono arrossamento diffuso, essudazione o croste, rivedi il piano con un clinico — potenza, durata, sede o diagnosi potrebbero richiedere aggiustamenti (fonte: HSE Irlanda: dosaggi & guida FTU).
Sedi sensibili: palpebre e mani — come cambia la cura
Mani. Lavaggi frequenti e “lavori umidi” danneggiano la barriera. Sostituisci saponi aggressivi con detergenti sostitutivi, idrata dopo ogni lavaggio e usa guanti in nitrile (con sottoguanti in cotone se sudi). Cicli brevi con la giusta potenza calmano i flare; se le lesioni seguono il profilo di anelli o guanti, sospetta allergia da contatto (acceleranti della gomma, profumi, conservanti) e valuta i patch test.
Cosa dicono i pazienti

Guida alla sanità in Italia
Informazioni pratiche su sistema sanitario, medici e servizi medici in Italia.
Dermatite, eczema ed eruzioni cutanee: domande frequenti
Risposte chiare su sintomi e fattori scatenanti, preparazione delle foto per la valutazione online, uso sicuro dei trattamenti topici, prescrizioni elettroniche (quando appropriate), patch test e quando è necessaria una visita in presenza.
- Bassa potenza: idrocortisone 1% (viso/pieghe, cicli brevi).
- Media: idrocortisone butirrato 0,1%, metilprednisolone aceponato 0,1% (es. Lexxema/Advantan), mometasone furoato 0,1%, betametasone valerato 0,1% (es. Alergical/Betnovate).
- Molto potente (breve, focale): clobetasolo propionato 0,05%.
- Risparmiatori di steroidi: tacrolimus (Protopic), pimecrolimus (Elidel).
Mani: controllo rigoroso degli irritanti (detergenti sostitutivi del sapone, idratare dopo ogni lavaggio, guanti in nitrile/liner in cotone) più topici a tempo limitato; considerare un’allergia da contatto se le lesioni “ricalcano” anelli o guanti.